 米国の医療費の伸び率が低水準で推移している *1 。医療費の落ち着きは、米国財政にとって朗報である。ただし、今後の米国財政の医療費負担を予測する上では、政策変更の可能性に起因する不確実性への意識を忘れてはならない。本稿では、ベースライン(現在の法律が変更されないという前提での予測)の概念を用いつつ、米財政の医療費負担予測に潜む不確実性を整理する。
米国の医療費の伸び率が低水準で推移している *1 。医療費の落ち着きは、米国財政にとって朗報である。ただし、今後の米国財政の医療費負担を予測する上では、政策変更の可能性に起因する不確実性への意識を忘れてはならない。本稿では、ベースライン(現在の法律が変更されないという前提での予測)の概念を用いつつ、米財政の医療費負担予測に潜む不確実性を整理する。
医療費の伸び率低下は朗報だが…
米国では、近年の医療費の伸び率低下が、財政赤字見通し額の引き下げに波及している。2013年5月のCBO(議会予算局)による財政見通しの改定では、2014~23年度の財政赤字見通し額(累積)が、13年2月の見通しから約6,000億ドル引き下げられた *2 。利払い費の改定額を除くと、このうち約38%が医療費負担の見通し引き下げによるものだった。
米国財政の今後にとって、医療費の伸び率低下が朗報であることに疑いの余地はない。足元でこそ減少基調が強まっている米国の財政赤字だが、中長期的な健全性は磐石とは言い切れない *3 。なかでも、高齢化と医療価格の高騰を背景とした医療費負担の上昇は、米国財政の中長期的な健全性を脅かす最大の要因となっている。
その一方で、米国財政の将来予測には、常に政策変更の可能性に起因する不確実性がつきまとう点には注意が必要だ。米国の財政予測は、原則として「現在の法律が変更されない」との前提で作成される(いわゆるベースライン予測 *4 )。しかし、現在の法律が将来にわたって変更されないという保証はない。その意味では、ベースライン予測には常に不確実性が伴う。言い換えれば、こうした限界を持ちつつも、前提条件が恣意的にならないことを重視して作成されている点に、ベースライン予測の真髄がある。
ここにきて引き下げられている医療費負担の予測も、こうしたベースライン予測に伴う不確実性からは逃れられない。とくに現在の予測で特筆されるのは、ベースライン予測に伴う不確実性が、メディケア(高齢者向け公的医療保険)に関する将来の医療費負担を過小に見積もる方向に働いていることだ。具体的には、現行法の実施に3つの点で不確実性があるために、実際の医療費がベースライン予測よりも上振れしやすい状況にある可能性が指摘できる。
医療費負担の予測に関する三つの不確実性
現行法に関する3つの不確実性の存在を指摘しているのが、メディケア・メディケイド(低所得者向け公的医療保険)を運営する米厚生省のCMS(Centers for Medicare & Medicaid Services)である *5 。今年5月に発表されたメディケア信託基金の年次報告に、CMSはメディケアに関する「代替予測」を提出している *6 。この「代替予測」では、以下の3つの不確実性を勘案し、ベースライン予測に法律変更を加味した予測が行われている。
第一に、医師に対する診療報酬の改定方法である。メディケアにおける医師への診療報酬は、SGR(Sustainable Growth Rate)と呼ばれるシステムに基づいて、定められた目標額に診療報酬が収斂するように、毎年の改定が実施される仕組みとなっている。しかし現実には、診療報酬の引き下げにつながるような改定が実施された例は稀であり、別途の立法措置を講じて下方改定を回避することが常となっている *7 。とくに次回の改定となる2014年分の場合には、過去に見送った下方改定分が累積されている関係で、本来の方式では24.7%ものマイナス改定を行わなければならない。ここまで急激な診療報酬の引き下げは、政治的にも極めて困難である。言い換えれば、ベースライン見通しが前提とするようにSGRが機能するかどうかは、きわめて不確実性が高い。
第二は、病院向け等、出来高払い方式を採用している診療報酬の改定方法である。これらの診療報酬は、医療機関が支払う投入コストの価格上昇率に応じて、毎年の改定が行われてきた。これに対して、2010年に成立した医療制度改革法(いわゆるオバマケア)では、「生産性調整」と呼ばれる方式を導入し、従来の方式によって算出された改定額から、経済全体の生産性上昇率 *8 相当分を差し引くこととした。経済全体の生産性上昇による波及効果を織り込むことで、医療の効率化を促す狙いである。しかし、医療には労働集約的な性格があり、生産性上昇率は経済全体の水準を下回る傾向にある。医療に一層の効率化の余地はあるにしても、オバマケアが定めた調整方法に耐えられるとは限らない。経営が苦しくなった病院などがメディケアから離脱するような展開になるとすれば、生産性調整は修正を余儀なくされる可能性がある。
第三は、IPAV(Independent Payment Advisory Board)の活動である。オバマケアでは、受給者一人当たりのメディケア費用の伸び率が一定の水準を上回った場合に、第三者機関であるIPAVが強制力のある歳出抑制策を提案する仕組みが設けられている。ベースライン予測では、IPAVの活動によってメディケアに関する費用が抑制される前提となっているが、実際にIPAVが政治的にも反発を招かないような抑制策を提示できる保証はない。この点でも、現行法(オバマケア)を前提とした医療費のベースライン予測には、不確実性が伴っている。
医療費上振れの可能性
これら3つの不確実性は、米国財政による実際の医療費(メディケア)負担が、ベースライン予測と比較して上振れする可能性を示唆している。現行法で定められている診療報酬等の抑制方法が厳しすぎるために、新たな立法などによる対応が行われ、結果的に医療費負担が増えてしまう展開が考えられる。
実際のところ、CMSの試算によれば、現行法を前提としたベースライン予測で算出される診療報酬は、民間の医療保険と比べてかなり低い水準になってしまう。例えば入院患者に関する病院への報酬の場合、2009年のメディケアによる支払い水準は、民間保険の67%となっている。ところが、ベースライン予測通りに推移した場合、75年後のメディケアによる支払い水準は、民間保険の41%にまで低下する。医師に対するメディケアの診療報酬についても、2009年には民間保険の80%の水準であったのに対し、75年後には同じく31%となる計算である。これでは、医療機関が公的保険で利益を上げるのは難しくなる。こうしたことからCMSでは、SGRや生産性調整による医療費抑制が、現行法通りに実施されない可能性を強調している。
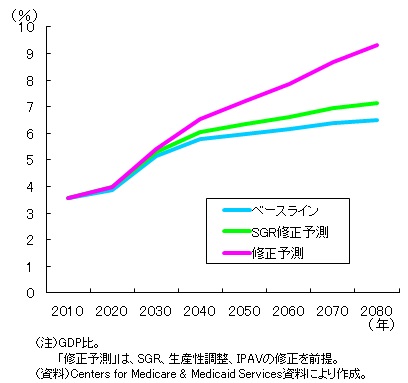
それでは、「現行法を前提とした医療費(ベースライン予測)」と、「法改正を織り込んだ医療費」には、どの程度の開きがあるのだろうか。この問いに答えるのが、CMSの代替予測である。代替予測では、法改正によりベースライン予測通りには医療費が抑制されなかった場合を想定し、メディケアの将来費用(GDP比)を予測している。具体的には、SGRのみが修正された場合と、生産性調整・IPAVも含めた3つの要素がすべて修正された場合の予測である。
代替予測とベースライン予測を比較すると、概ね2040年ごろから両者の乖離が大きくなる(図表)。ベースライン予測では、GDP比でみたメディケアの費用は、2040年頃から上昇度合いが緩やかになる。メディケアの将来費用には、ベビー・ブーマー世代の高齢化などによる上昇圧力が働いている。それでも、ベースライン予測が想定するように現行法が機能すれば、2040年ごろには生産性調整などによる抑制効果によって、GDP比でみたメディケア費用の水準は落ち着いてくる。一方で、現行法が改正されてしまうのであれば、代替予測が示すとおり、右肩上がりの上昇基調は変わらない。ベースライン予測と3つの要素を全て修正した代替予測の差(GDP比)は、2040年でGDPの0.74%相当、2080年では同2.84%相当となる。すなわち、3つの要素が修正された場合の2080年のメディケア費用は、ベースライン予測の1.4倍強の水準となる計算である。
以上、医療費負担に関する米財政の予測について、ベースライン予測の概念を用いながら、その不確実性を整理してきた。ベースライン予測は明確な前提に基づいて作成されており、その前提が実現するかどうかにかかわらず、近年の医療費の伸び率低下が米財政にとって朗報であることに違いはない *9 。また、実際に現行法が修正に追い込まれるかどうかは、医療の効率化がどこまで進展するかに左右される。ただし、現在のベースライン予測で示されている米国財政の医療費負担に関しては、法律の変更を理由とする不確実性が伴うことを、常に意識しておく必要があるだろう。
*1 : 安井明彦、 低水準の伸びが続く米国の医療費 、みずほインサイト、2013年6月12日。Eric Morath, “Medical Costs Register First Decline Since 1970s”, Wall Street Journal, June 18, 2013
*2 : Congressional Budget Office, Updated Budget Projections: Fiscal Years 2013 to 2023 , May 14, 2013
*3 : 安井明彦、 進む米国の財政再建~スキャンダル下で問われる「量」から「質」への転換~ 、アメリカNOW第103号、2013年5月21日
*4 : ベースラインについては、例えば、安井明彦、 「ベースライン」で読み解く米国の財政問題(1)~米国債の格下げを巡る混乱~ 、アメリカNOW第77号、2011年8月11日
*5 : Centers for Medicare & Medicaid Services, Projected Medicare Expenditures under Illustrative Scenarios with Alternative Payment Updates to Medicare Providers , May 31, 2013
*6 : The Boards of Trustees, Federal Hospital Insurance and Federal Supplementary Medical Insurance Trust Funds, The 2013 Annual Report of The Boards of Trustees of The Federal Hospital Insurance and Federal Supplementary Medical Insurance Trust Funds , May 31, 2013
*7 : 本来のSGRに基づけば、メディケアの診療報酬は2002年から毎年マイナス改定となってきたはずだが、実際にマイナス改定が実行に移されたのは2002年分のみである。
*8 : 民間・非農業部門の全要素生産性上昇率(10年間移動平均)。
*9 : 法律面の前提がどうであれ、医療費の伸び率低下には、それぞれの予測額(ベースライン予測、代替予測)をさらに引き下げる効果がある。
■安井明彦:東京財団「現代アメリカ」プロジェクト・メンバー、みずほ総合研究所調査本部政策調査部長
