第2回連続フォーラムを振り返って

東京財団研究員兼政策プロデューサー
三原 岳
東京財団は昨年10月、政策提言『医療・介護制度改革の基本的な考え方』を公表した。今年度は制度改革に関する議論の喚起と国民的な合意を目指して、「医療・介護制度改革に関する連続フォーラム」を開催しており、「納得できるケアと透明な料金体系を目指して」と銘打って、6月14日に第2回を開催した。
ゲストは東京都江東区を中心に医療・介護サービスを提供する医療法人財団「寿康会」理事長で全日本病院協会副理事長を務める猪口雄二氏、東京都三鷹市を拠点に指名制や独立型ヘルパーなど独自の訪問介護サービスを展開しているNPO法人「グレースケア機構」代表の柳本文貴氏、医療経済・経営学を専攻する多摩大学大学院医療・介護ソリューション研究所教授の真野俊樹氏の3人。
フォーラムでは東京財団研究会のメンバーや参加者を交えて、治療・ケア行為ごとに加算される出来高払い制度の課題や、改定ごとに加算措置や基準改正が重ねられて複雑化している現状、今後の簡素化・透明化に向けた方向性などを議論した。以下、フォーラムで出た意見に加えて、日々の研究活動で得た知見なども交えて総括したい。
1.現場で起きていること
第2回フォーラム *1 のテーマは報酬制度。現在、治療・ケアの対価として支払われる介護報酬は原則として出来高払いを中心としており、実施した治療・ケア行為ごとに「1点10円」で支払われる。
さらに、医療機関向けの診療報酬は2年に1回、介護事業所に支払われる報酬は3年に1回見直されており、予算規模や配分方法は医療機関や介護事業所の経営に直結する分、様々な調整過程を経ており、その結果に現場は一喜一憂している。
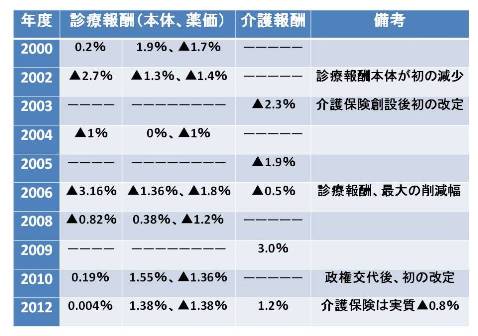
まず、国・地方自治体の財政状況が厳しさを増す中、財務省は診療・介護報酬の抑制方針を貫いており、改定年度の予算編成に際しては、関係議員や関係団体を交えた攻防が交わされる *2 。同時に、厚生労働相の諮問機関である中央社会保険医療協議会(中医協)と社会保障審議会介護給付費分科会でも配分方法について関係団体の代表が議論を交わし、内容が決まるのが一般的である。過去の改定内容は表1の通りである。
しかし、改正内容が現場や自治体に知らされるのは施行の直前。登壇者からは「改定の度に講習会を開催すると、1回の申込者が2000~3000人。国の担当者が2時間ぐらい話して、初めて(詳細が)分かることも多い」(猪口氏)との指摘が出ていた。
介護に関しても同様である。特に介護の場合、サービス給付の前提となるケアプラン(介護サービス計画)の変更を伴うため、ケアマネジャー(介護支援専門員)が施行まで限られた時間で利用者や事業者との調整に追われている。柳本氏は「報酬体系が変わるごとに(プランの中身を)変えていかなきゃならない、利用者の介護に時間を費やしたいのに、(内部管理や調整に)時間を取られる」と話していた。
(出所)厚生労働省資料を基に作成。
改定ごとに報酬体系が複雑化している点も話題に上った。猪口氏によると、診療報酬の入院基本料は一般病床入院基本料、療養病床入院基本料、特定機能病院入院基本料など40種類ぐらいに分かれており、それぞれに「回復期リハビリテーション入院料」「特殊疾患入院料」などのオプションや加算措置が付き、これらを取るには人員配置や施設基準を満たす必要がある。さらに、グレーゾーンの解釈に関しては分厚い解釈通知やQ&Aが膨大に示されている。
こうした状況で、医療現場では「『点数が何点』『施設体系は…』『人員配置は…』などのルールが別々に書かれており、全て調べないといけない。もしルールを見落としていると、国から時々調べが入って『ここはダメじゃないか』と言われて、何年か遡って報酬を返還させられる状況が(全国各地で)年中起きている」(猪口氏)という。
つまり、サービス提供者でさえ知らない間にルール違反を違反しかねない複雑な仕組みとなっており、膨大な資料を作成する国の事務だけでなく、それを読み解いて運用する自治体・現場の苦労とコストは無視できない。サービス提供者が患者・利用者に説明したり、一般国民が理解したりする上で、透明性を欠く複雑な仕組みがハードルとなっている。
さらに、基準の内容や加算額についても当初は原価計算していたものの、見直しを繰り返すうちに実態を反映しなくなり、猪口氏は個人的な意見として、「細かく複雑怪奇だけど、エビデンス(証拠)がない」と指摘していた。一日定額制として2003年度から導入されたDPC(診断群分類別包括制度) *3 についても、「そもそもエビデンスの薄い現行制度を基本にして積み重ねているので、(元々の前提に)返るとおかしいのではないか」と語った。
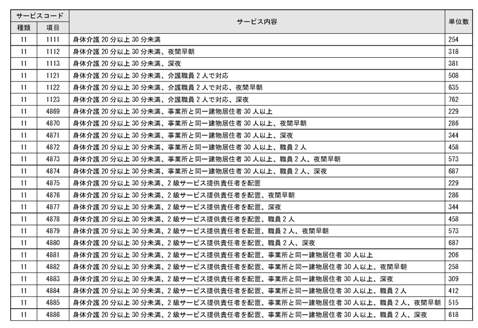
(出所)介護給付費単位数等サービスコード表を基に作成。
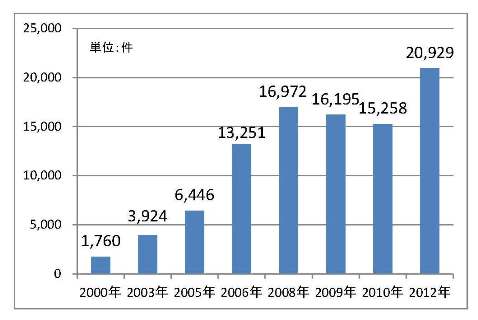
(出所)厚生労働省資料、介護給付費単位数等サービスコード表を基に作成。
この点については、自己選択と自立を掲げて発足した介護保険も同様である。ケアプランを作成する際、サービスの種類や単価が書かれた6ケタのサービスコードを入力する必要がある。言わば、飲食店のメニュー表に載っている料理の名前と単価であり、表2は訪問介護(身体介護)の20分以上30分未満に関するコード表である。ポピュラーな介護サービスである訪問介護でさえ加算減算措置の相次ぐ創設で複雑怪奇となっており、コードの総数も図1の通りに改定ごとに増加の一途を辿っている。
この結果、介護現場も「効率化を名目に加算減算措置が増えて、間接部門が肥大している」(柳本氏)。ヘルパーの勤務体制や給与の変更、利用者への説明と同意、ケアプランや契約書・書類の変更、解釈通知やQ&Aなどを読み込む負担、ヘルパーの勤怠・実績管理、請求システムの更新、担当者会議の招集開催などの事務が増えているという。
2.規制が新たな規制を招く悪循環
では、何故こうした形で複雑化していくのか。
まず、社会保障費を抑制したい国が政策誘導の一環として、報酬制度を使っている点を指摘できる。国が重点的に実施したい分野に医療機関、介護事業所の行動を誘導するため、報酬に加算(あるいは減算)措置を付けている結果、制度が複雑になっているのである。
その一例としては、自宅での医療や看取りを充実するために創設された「在宅療養支援診療所」 *4 がある。フォーラムの席上、猪口氏が「在宅医療には今、良い点数を付けられている」と述べていたが、正に政策誘導の結果である。
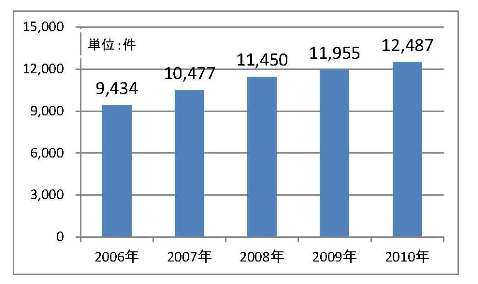
(出所)厚生労働省資料を基に作成。
制度の複雑化が政策誘導の結果である点については、介護サービスからも説明できる。2012年度改定では在宅ケアを強化するため、介護老人保健施設で看取りを実施した際の「ターミナルケア加算」が充実された。つまり、亡くなる時期に応じて加算額が変わる仕組みになっており、この加算を見て違和感を覚えない人はいないのではないだろうか。
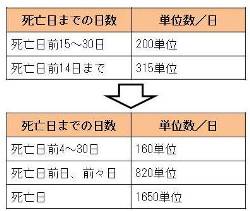
(出所)厚生労働省資料を基に作成。
さらに、制度創設時と比較する形で、サービスコードの増加件数を介護サービスごとに整理すると、療養病床と訪問介護が突出しているのが分かる。いずれも財政再建の観点から抑制が指摘されている *5 分野であり、厚生労働省が報酬制度を政策誘導の手段として使っている結果、サービスコード件数が増えている様子が伺える。
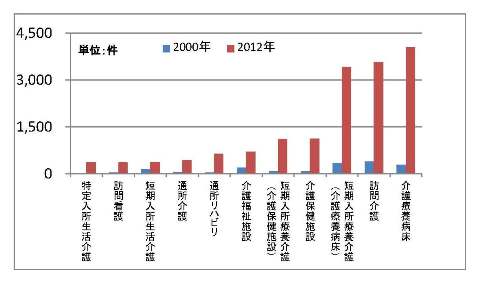
(出所)厚生労働省資料、介護給付費単位数等サービスコード表を基に作成。制度創設時から存在するサービスのうち、2012年度時点でコード数が300件を超えたサービスを抜粋。
複雑化の要因として、関係者の利害を調整したり、制度の「抜け穴」を探す現場の行動を規制したりしようとするため、加算減算措置や新たなサービスが追加される点も指摘できる。フォーラムの席上、研究会メンバー *6 からも「団体の要請や新しい課題に対応するため、役所が鉛筆を舐めて新しいルールを変える」との問題提起が出ていた。
その一端は訪問介護サービスに関する減算措置で見て取れる。2012年度改定では同じ建物に住む高齢者30人以上を対象に訪問介護を提供した場合、10%減算する措置が創設された。例えば、身体介護を20分以上30分未満提供した場合、通常は254単位(2540円)だが、「サービス付き高齢者住宅」 *7 などに住む高齢者30人以上に対し、同じ建物内に立地する事業所が20分以上30分未満の訪問介護サービスを提供すると、229単位(2290円)に減らす措置である。同じ建物に住む高齢者を対象に訪問介護サービスを提供すると、移動時間が少なく済む分だけ収益率が上がるので、あらかじめ減算措置を設けた。
これは社会保障審議会介護給付費分科会で、他のサービスで同様の仕組みが導入されている点を引き合いに出しつつ、訪問介護についても減算措置の導入を求める意見が出たことが一つの引き金となっている *8 。サービス付き高齢者住宅という制度自体が2011年度に創設されており、新たな制度が新たな別の制度を生んだことになる。
さらに、この減算措置に対して「抜け穴」を模索する動きが早くも出ている。規制対象が「同一建物」であるため、減算措置を回避しようと道路を挟んだ反対の敷地など近隣に事業所を移したり、渡り廊下を取り外したりするケースが見られるという。都道府県に対する調査 *9 によると、報酬改定から半年が経過した2012年9~10月の調査で、事業所移動など減算措置を回避する事業者の存在を把握している都道府県は32.6%に及んだ。
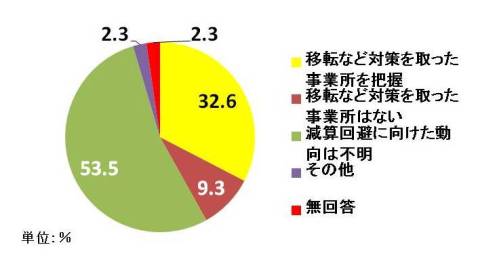
(出所)日本総合研究所『集合住宅における訪問系サービス等の評価のあり方に関する調査研究報告書』(2013年3月)を基に作成。被災地3県を除く44都道府県が回答。
アンケート調査の自由記述欄では「同一建物ではなく半径を基準に規制を作るべきだ」との回答が見られたが、どんなに規制を強化しても現場が「抜け穴」を探すことは規制できず、制度・規制と対策のイタチゴッコが延々と続けられ、制度は複雑化の一途をたどることになる。
*1 第2回連続フォーラムの動画、資料、議事要旨はウエブサイトで公表している。 https://www.tkfd.or.jp/research/detail.php?id=1125
*2 診療報酬・介護報酬の同時改定となった2012年度は引き上げを求める与党の民主党と、歳出抑制を目指す財務省との駆け引きが交わされた。
*3 既に一部の病院ではDPCが導入されており、検査代や薬代を含める形で入院1日当たりの報酬を支払い単位としている。
*4 2006年度に創設された仕組み。「24時間連絡を受ける保険医・看護職員を事前に指定し、連絡先を文書で患者に提供している」などの要件を満たすことが必要。
*5 財政制度等審議会(財務相の諮問機関)は2013年1月の建議で、「訪問介護は生活援助サービスが大半を占め、中でも掃除がその半分以上を占めている。要支援者に対するこうしたサービスを公的保険の対象とすることには疑問がある」と指摘した。一方、療養病床については、社会的入院が医療費増加をもたらしているとして、2006年に成立した医療制度改革法では、介護型を2011年度に廃止して老人保健施設などに移行すると定めたが、2011年成立の改正介護保険法で療養病床の廃止期限が6年延長された。
*6 研究会メンバーは医師、学識者、シンクタンク研究員に加えて、内部研究員で構成している。
*7 介護サービスを外付けで提供する賃貸住宅。2011年に成立した改正高齢者居住安定確保法で、高齢者専用賃貸住宅(高専賃)などの枠組みを一本化する形で創設された。原則25平方メートル以上の床面積、トイレ・洗面設備、安否確認・生活相談サービスの提供などの基準を満たした住宅を登録する。
*8 社会保障審議会介護給付費分科会2011年11月14日第85回議事録、2011年11月24日第86回議事録、同2012年1月25日第88回議事録を参照。
*9 日本総合研究所『集合住宅における訪問系サービス等の評価のあり方に関する調査研究報告書』(2013年3月)。調査対象は東日本大震災に被災した3県を除く44都道府県。
