土屋 了介
日本がTPP(環太平洋経済協定)に参加することによって日本の医療がどう変わるかは、交渉が妥結してTPPの全容が明らかにならないとわからない、というのが正解である。
しかし、TPP参加によって日本の皆保険制度が崩壊するとの意見もある。民間保険拡大を目的に混合診療の拡大さらには全面解禁を要求され、公的医療保険給付の縮小(患者負担増)、医薬品の特許権保護強化を理由とした薬価制度の改廃とそれに伴う薬価高騰─などが指摘されている。
TPP参加は「日本の医療の質」にどう影響するのかを考え、悪い影響をどうしたら少なくすることができるのか。TPP参加を「日本の医療の質」の向上に利用するにはどうしたらよいのであろうか。すなわち、TPP参加にかかわらず持続が困難と評価されている現行の医療保険制度と、それを基盤とした日本の医療の現状維持を目指すのではなく、将来どのように医療の質の維持向上を図りながら持続可能な医療保険制度、医療提供体制を設計し、TPP交渉を進めていくかが肝要である。
日本の医療の現状は満足できるものではない
WHOやOECDによるランキングの結果から、日本の医療は費用をかけずに良好な健康を維持する良い医療制度であると評価されることが多い。しかし、WHOのランキングの指標は健康寿命、平等性、健康達成度などであり、これらは公衆衛生の向上や食育・生活習慣の影響も考えられ、日常の診療の質を直接に評価するものではない。また、OECDの指標は総医療費と国内総生産との比較(2007年の日本の対GDP総医療費は8.1%で加盟31カ国中22位)であり、同じく日常の診療の評価ではない。
医療の質は、診療(医療技術)の質、医療提供体制の質、患者負担における質などの側面がある。日本の診療(医療技術)は親切な看護も含めて優れているとの評判であろう。ことに、手術は手術死亡率が低く、生存率が良好と評価が高い。また、保険適応が認められた診療については誰でもどこでも同じ診療が受けられることは評価されている。しかしながら、最近になって改善されたとはいえ、未だ新薬の承認に時間がかかり、承認される薬剤数も十分とは言えない。診療の待ち時間が長く、初回受診から入院までの期間や、手術方針の決定から手術までの期間が長いとの評価も定着している。救急体制はしばしば新聞やテレビで指摘されるように決して諸外国に対して誇れる体制ではない。ことに首都圏はじめ大都市圏では改善が望まれる。したがって、医療提供体制の質は必ずしも高くはない。
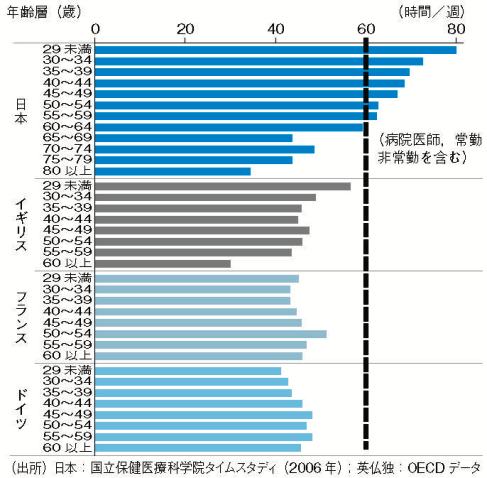
また、長時間の残業や当直明けの手術などで指摘されるように、医療従事者の労働条件から見た診療の質は先進国のなかでは最低と言われている(図表)。患者負担での質は国民皆保険で質が高いように思われるが、保険料を払っているのに窓口での3割負担は妥当であるか疑問が残る。高額療養費制度が救いとはなっているが、近年、最新の抗がん薬治療などでの長期にわたる高額医療費の負担が問題となっている。医療費が税でまかなわれている国と比較すると、日本の皆保険制度は患者負担の少ない制度とは言えない。
また、OECDの総医療費には、日本の国民医療費に相当する費用のほか、介護保険サービス、予防・健康管理サービス等々が含まれるが、日本は先進医療など保険外併用療養費の患者負担分や歯科自由診療分、政府の保健医療実務費などのデータはOECDへ提出していない。我が国の医療現場は患者・国民にとって満足できるものではなく、改善の余地が多いと言える。
TPP交渉で要求されていること
(1)民間保険
TPP推進のための米国企業連合には、IT企業、製薬会社、先進医療技術協会、生命保険会社等が参加しており、民間保険の拡大や特許権保護強化を要求するのは自明である。
TPP交渉参加国のうち、カナダとオーストラリアでは医療費は一般財源(税金)でまかなわれ原則として無料で診療を受けられる。両国とも医療水準は高く、日本からも心臓外科などの研修に多くの医師が留学している。高度な医療や美容整形などのために民間医療保険への加入も活発と言われている。ニュージーランドもオーストラリアと同様である。これらの国々が民間保険拡大を無制限で受け入れ、医療費を税金でまかなうのを止めることを国民が受け入れることはありえない。したがって、TPPによる民間保険拡大が混合診療の拡大さらには公的医療保険給付の縮小(患者負担増)へと進むとの主張には無理がある。公的保険と民間保険のすみ分けのルール作りこそ知恵の出しどころである。
(2)特許権保護強化・医薬品医療機器関税の撤廃等
特許権保護強化は輸入超過が著しい医薬品では大きな問題であるが、研究開発をいかに進めるかが政策に必要なのであって、我が国発の医療機器・医薬品の特許権保護強化はむしろ推進すべきであろう。薬価制度の改善あるいは再構築はTPPに関係なく、我が国の医療制度の再構築にとって必要なことである。
医薬品・医療機器関税の撤廃・非関税障壁の廃止・内国民待遇・投資家対国家の紛争解決ISDS(Investor-State Dispute Settlement)等も一方的に我が国にとって不利なことではなく、相手国との関係によっては我が国にとって有利に働くのであり、我が国の医療産業を医療本体も含め本格的な産業化について、どのような体制を構築するか設計したうえで交渉に望むべきである。医薬品・医療機器関税の撤廃は、消費者である患者・国民にとってはより安価に医薬品が手に入れられることにもなる。
TPP参加後に要求されること
現時点では、混合診療・株式会社の参入を直接求めるような要求は出ていない。しかしながら、民間保険の拡大、関税の撤廃、非関税障壁の廃止、内国民待遇、投資家対国家の紛争解決の先には混合診療の解禁や医療への株式会社参入の要求はあり得る、と考えるのが妥当であろう。しかし、混合診療の解禁や株式会社の参入はTPPにかかわらず必要と考える。
(1)混合診療
現在の保険適応の審査体制が健全なものとは思われないが、科学的な検証が十分に済んでいない医薬品・医療機器を保険適応することは不適当であり、科学的根拠に基づく合理的な保険審査体制が必要である。しかし、リスクを承知で検証中の医薬品・医療機器を使いたいという患者の当然の要求も忘れてはならない。これこそが混合診療の対象となる診療であり、その適否は(専門家集団としての)医師が症例ごとに特性と条件を検討し判断すべきである。すなわち、現在、行われているような、先進医療として厚生労働省が一律に適応を定め混合診療とするという仕組みは、医療上の判断としては間違っている。医療法制上は混合診療を全面解禁とし、その適応は責任ある自律した専門家集団の医師が行うべきである。
(2)株式会社
医療法人の理事長は都道府県知事の認可がない限り、医師または歯科医師でなければならない。したがって、経営が専門ではない医師が理事長として経営の責任者となっている病院が多いのが実状である。
また、国公立大学病院は独立行政法人化した現在でも、理事長は経営を知らない文部科学省出身者か、大学出身の研究者か、医師である教授出身者かである。国立病院機構や国立がん研究センターなど、いわゆるナショナルセンターの理事長も経営に素人である医師が就任している。これらの病院では、いわゆるサービス残業が日常化しており、残業代の支払い対象となる残業だけでも規定の時間数を超えており、欧米とは比較にならない過酷な労働条件にある。このような条件で働く医師も可哀相だが、このような疲労した医師に診療してもらう患者は哀れというほかない。
このような状況が日本を代表する大学病院やナショナルセンターで放置されてきたのは、代表者である理事長(総長・学長)がコンプライアンスの認識がない統治機構について教育・訓練を受けていない素人経営者であることに由来する。現行の会社法を遵守した株式会社では、代表者は会社の持続的発展のためにコンプライアンスの認識と統治能力が要求される。
株式会社は営利を追求するので病院経営にはふさわしくないとの意見がある。しかし、病院が維持発展し最新の医療設備を更新し、常に医療水準を満たした診療を提供するには病院経営で利益を出すことが必要である。得られた利益を病院経営に還元することを義務づけるとともに、配当をいかにするかが株式会社参入の課題である。配当の上限を設けるのも一つの解決策であろう。
医療法第46条の3「医療法人の理事のうち1人は、理事長とし、(中略)医師又は歯科医師である理事のうちから選出する。ただし、都道府県知事の認可を受けた場合は、医師又は歯科医師でない理事のうちから選出することができる」を変更し、経営能力のある人材を医療分野以外からも登用することと、株式会社によるコスト感覚と競争意識をもつことが経営の健全化に必要であり、過酷な勤務医の労働条件を改善することになる。
医療界の自律と自浄で立ち向かうべき
TPPの交渉に際しては現在、我が国の医療保険制度、医療提供体制は満足できるものではなく改善の必要があることを認識し、今後の医療保険制度と医療提供体制をどのようにするかを設計しながら交渉することが必要である。皆保険制度を維持しながら、すでに大きな割合を占めてきている民間医療保険をどう組み入れていくか、保険と税の負担をどのようにするかを考え、その実現にはどのようなTPP協定とするかを交渉する必要がある。
混合診療はすでに導入されているが、その適否は医療行政の専門家ではあっても診療の専門家ではない厚生労働省が行っている。保険適応の判断は単に医学的にあるいは科学的に判断するのではなく、費用対効果などが絡むので行政的・政治的判断が必要だが、まだ科学的検証が十分でない診療に対して、患者が希望して混合診療として個人負担となる場合に、行政的・政治的に一律に基準を設けるのは不適当である。科学的検証が十分でないのであれば、医師が個々の患者の置かれた医療状況を勘案して判断すべきであり、専門家集団として周囲の医師が判断の援助をする体制が必要である。すなわち、専門家集団としての医師(複数)が自律して医療的判断を下し、その判断に反する者に対しては自浄作用を有してなければならない。
したがって、医師が厚生労働省にガイドライン作成を請願したり、厚生労働省の省令、通知を求めたりするのは間違いであり、医師が自らガイドラインを作り、自らが遵守し、患者・国民の信頼を得ることが必要である。
自浄作用を有した自律した専門家集団としての医師の役割を、現在の日本医師会は果たしていない。医道審議会が厚生労働省に設置されているが、本来ならば医師会が自浄作用として医師の処分を決めるべきであり、医道審議会は日本医師会のなかに設置し専門家集団として自らが判断し、決済し処分すべきであろう。先進医療の多くは大学病院やナショナルセンターで行われており、日本医師会が直接には関与していないので、先進医療の混合診療としての適否を厚生労働省に依存することにもなっている。
病院経営については、大学病院や独立行政法人を含めた国あるいは自治体によって直接に管理・運営あるいは設立・運営委託されている病院に対して、公益法人としての自律を促し、競争的研究資金を除いては交付金や補助金を廃止して独立採算制とすることが経営健全化への早道である。
銀行から融資を受け、返済義務を負い、財務状況を把握し、これを健全化させるには経営の専門家が必要である。投資も受けず配当もなければ公益財団や一般財団として運営し、投資を受け配当するのであれば株式会社として経営しても何ら矛盾するものではない。
TPPの交渉に当たっては、我が国の医療保険制度や医療提供体制のシステム設計(介護保険制度や予防・健診体制も含めて)を早急に行い、その実現に有利なTPP協定を結べるように努力することを強く求める。
『月刊/保険診療』(2013年7月号特集「TPPと医療の真実~TPPで何がどう変わってしまうのか~」)より転載

