第3回連続フォーラムを振り返って
東京財団は今年度から医療・介護制度改革に関する議論の喚起と国民的な合意を目指して、連続フォーラムを開催している。10月29日に開催した第3回は「日本とオランダの介護政策の将来像」と銘打って、介護政策や公衆衛生に詳しいオランダのライデンアカデミー(Leyden Academy)ディレクターのマリエッケ・ヴァン・デ・ワール(Marieke van der Waal)さん、オランダで満足度1位の在宅ケア提供組織「ビュートゾルフ(Buurtzorg)」と交流している「ケアーズ白十字訪問看護ステーション」代表取締役の秋山正子さん、オランダの医療・介護制度を研究するお茶の水女子大学准教授の大森正博さんをお招きし、日蘭両国の介護政策を巡る将来像を話し合った。
議論では世界最初の公的介護保険制度を整備したオランダが人口の老齢化に伴い、介護給付費の増加に直面している実態が話題となった。さらに、オランダが在宅ケアの推進など様々な給付抑制策に努めている点や、プライマリ・ケア(初期包括ケア)を通じて国民の満足度やサービスの質を確保していることも論点となった。オランダの医療・介護制度の現状や課題を全て網羅できたわけではないが、以下ではフォーラムで出た意見のほか、日々の研究活動で得た知見なども交えて総括したい。
オランダとの共通点
過去2回 *1 は利用者や現場の視点から日本の現行制度を批判的に考察する内容だったが、今回はオランダの事例がメインの話題となった。
世界で初めての公的介護保険として、オランダが「特別医療費保険」(AWBZ)を創設したのは1968年。その後、ドイツがオランダの介護保険を参考にし、日本はドイツの手法を取り入れたとされており、社会保険の形態を採用した点や認定機関を設置していることなどが日本と共通している *2 。
一方、オランダの介護費は人口の老齢化と平均寿命の延長を受けて増加しており、図1の通りに先進国最高レベル。日本よりもペースは遅いが、今後も人口の老齢化が進むため、介護給付費が一層膨らむと予想されており、様々な給付抑制策に取り組んでいる。オランダの経験は団塊世代の老齢化を迎える日本にとって学べる部分が大きいと考える。
さらに、東京財団が昨年10月に公表した政策提言『医療・介護制度改革の基本的な考え方』( http://www.tkfd.or.jp/files/doc/2012-05.pdf )ではプライマリ・ケアの重要性を訴えており、GPと呼ばれる家庭医(General Practitioner)や訪問看護師によるプライマリ・ケアが普及しているオランダの事例が参考になると思われる。
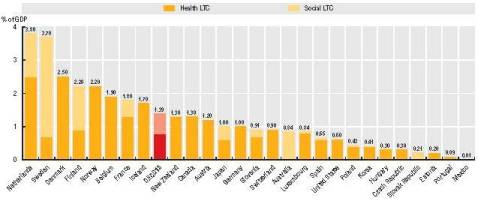
(出所)OECD“Health at a Glance 2011”
様々な給付抑制策
では、オランダはどのような給付抑制策を採っているのだろうか。
その一つが在宅ケアの推進である。オランダの死亡場所は在宅、介護施設、病院が約3割ずつであり、病院死が8割を占める日本に比べて在宅死の割合が高い。しかし、マリエッケ氏によると、それでも介護費用を抑制する観点から、日本で言う特別養護老人ホーム(特養)に該当する「ナーシングホーム」の削減計画とともに、新規入居者を重度者に限定する方針が論じられているという。日本でも生活圏で医療・介護・生活支援サービスを切れ目なく提供する「地域包括ケア」構想が進んでおり、方向性は同じである。
さらに、オランダでは「社会支援法」(WMO)に基づき、地方自治体が提供する福祉制度に生活支援サービスを移行させているほか、ナーシングホームの新規入居者を重度介護者に重点化しようとしている。日本の社会保障制度改革国民会議が8月に取りまとめた報告書でも予防給付の市町村移管、特養入居者の中重度者への重点化が盛り込まれており、考え方は共通している。
しかし、日蘭両国では在宅ケアを支援する体制が大きく異なる。オランダでは在宅ケアやプライマリ・ケアを支援する存在として、GPや訪問看護師が普及している。
東京財団の提言ではプライマリ・ケアの制度化とともに、患者・利用者の視点に立った「代理人」の重要性を訴えており、その機能を果たし得る存在としてGPや訪問看護師は重要と考えている。
しかし、日本では在宅ケアの体制整備は緒に就いた段階である。例えば、日本の医療体制は病院を中心に専門分化しており、GPに相当する「総合診療医」の専門教育は2017年度からスタートする段階に過ぎない。在宅ケアを提供する診療所を指定する「在宅療養支援診療所」は増えている *3 が、現場からは「手厚く配分されている報酬を目当てに在宅医療に向かない医者まで参入している」「病院並みの重度化した医療を自宅で提供している」といった批判も耳にする。
しかも総合診療医の拡大には教育・研修体制の整備、治療・ケア行為ごとに加算する報酬制度の見直しなどが必要になる *4 。さらに、地域で活動する看護師についても、医療と介護を繋ぐ「翻訳者」として重要な役割を果たすことが期待されているにもかかわらず、日本ではビュートゾルフのような地域で活躍する訪問看護師は少数に過ぎず、その育成と権限拡大 *5 などが課題となっている。
高齢化への対応や患者・利用者の満足度向上を図る上では、社会保障制度改革国民会議報告書も指摘している通り、今後の医療は「治す医療」ではなく「支える医療」にシフトするべきであり、地域で活動するGPや看護師の存在が欠かせない。
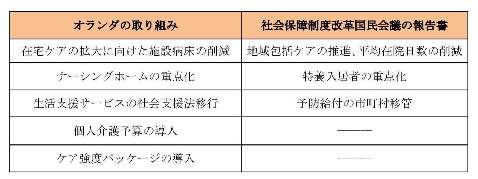
(出所)マリエッケ氏の発言、大森正博「オランダの介護保障制度」、社会保障制度改革国民会議報告書から作成
個人介護予算は可能か
日本では実施されていない制度改革としては、「個人介護予算」(PGB)が挙げられる。サービスの予算を被保険者に与えて、家族や隣人、知人など「素人」による介護も含めて、自由にサービスを選択・購入させる仕組みで、1995年から順次拡大。利用者が制度以外のサービスも含めて幅広く選択できるようになり、インフォーマルケアの利用を支えた。
しかし、マリエッケ氏によると、PBG予算の拡大や不正支給の増加に伴い、新規応募の受け付けを停止したという。一方、日本では2000年の介護保険制度導入に際してドイツの事例を参考に現金給付の導入が模索され、「家族を介護に固定化することに繋がる」などの批判が出て見送った経緯があるだけに現時点での導入は難しいと思われる。
もう1つが施設サービスを対象とした「ケア強度パッケージ」(ZZP)である。ZZPはケアの必要度に応じて、居住場所、必要な介護サービス、時間を包括化し、53の選択肢から利用者のニーズに合ったケアを提供しようという仕組みであり、「医療で言えばDPC(包括払い)、DRG(疾患別包括払い)に近い考え方」(大森氏)と言える。
日本の介護保険制度はケア行為ごとに加算する出来高払いを基本としており、サービスの種類と単価を定めたサービスコードの数は膨張の一途を辿っている *6 。透明度や利便性向上、給付抑制を目指す手法として、ケア強度パッケージは参考になるのではないか。
サービスと住まいの分離
オランダの介護保険制度から学べる点として、サービスと住まいの分離が挙げられる。オランダでは早くから住まいとケアの機能分離に着手しており、マリエッケ氏は「デンマークの場合、ナーシングホームや高齢者ホームは存在しない。人々は賃料を払ってアパートに住み、在宅ケア提供組織が訪問して必要なケアを提供している。オランダもデンマークの方向に向かって進んでいる」と紹介した。
一方、日本では介護保険外のサービスも含めると、表2のように細分化されている上、介護施設や一部の有料老人ホームでは住まい機能とサービスが一体的に提供されており、患者・利用者は状態やニーズに応じて制度・施設を行き来することになる *7 。
しかし、2011年度に制度化された「サービス付き高齢者向け住宅」 *8 に、24時間定期巡回型随時サービス *9 を提供した場合、利用者から見たサービスの実態は特養と変わらなくなる。それにもかかわらず、公的資金による支援が手厚い社会福祉法人によって運営される特養と、株式会社が積極的に参入しているサービス付き高齢者住宅は対等な環境で競争しているとは言い難い。制度による分断を少しでも減らすような形でサービス体系を再編するとともに、住まい機能とサービスを分離すれば、平等な環境による競争が可能になり、その結果として個人の選択肢拡大や居住環境の多様化、給付の効率化に繋がるのではないか。現在、検討が進んでいる特養の「補足給付」 *10 縮小についても、本来はサービスと住まいの分離に向けた一環として位置付けられるべきである。
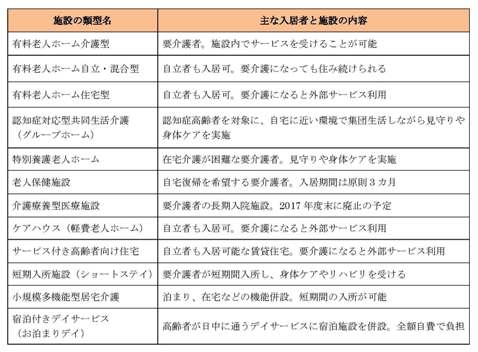
(出所)東京財団作成
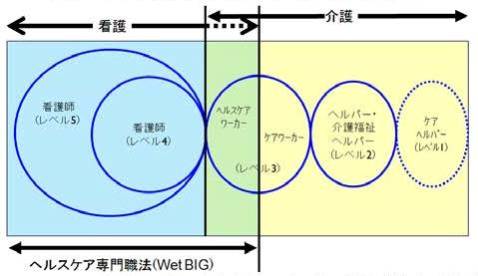
(出所)堀田聰子「オランダのケア提供体制とケア従事者をめぐる方策」から引用
さらに、オランダではGPが生活面を支えている上、図2の通りに看護と介護が一体的な資格となっており、医療・看護・介護の連携が取りやすく、障害者福祉も高齢者介護と一体的にAWBZで対応している。これに対し、「日本では医療と介護が分かれており、看護と介護も分かれている」(秋山氏)という状態だ。障害者福祉に関しても高齢者向け介護保険とは別に「障害者総合支援法」が整備されており、65歳以上の障害者は原則として介護保険に移行するルールとなっている。制度を作る以上、「制度を利用できる人/できない人」「制度を利用できる範囲/できない範囲」の区分けは必ず生まれるが、制度の分断を少しでも減らす改革は利用者の満足度を高めるとともに、連携や事務に必要なコストの削減を通じて、結果的に制度の効率化にも繋がると思われる。
規制された競争
最後に、フォーラムではメインの話題にならなかったが、オランダの取り組みから学べる点として、医療保険で導入されている「規制された競争」(Regulated Competition)」が挙げられる。日本の医療保険は職種、年齢で区分されており、加入する組合に応じて税金の投入割合が異なる上、保険料と税金の負担割合や各保険者間の財政調整が複雑に入り組んでいる。
これに対し、オランダは日本と同じ国民皆保険制度を採用しており、以前は日本と似たような形で区分されていたが、2006年の制度改革で「健康保険法(ZVW)」の下で一元化した。さらに、オランダは「マクロバジェット(Macro Budget)」と呼ばれる仕組みを採用しており、保険料と税金の関係が整理されている。
大森氏の説明と資料などによると、政府が来年の医療費を予測した上で、租税財源と所得比例保険料を一緒に徴収し、加入者のリスク属性に応じた予算を補助金と一緒に、民間が運営している保険者に配分。保険者は実際に必要となる医療費と、政府から与えられた予算の差額を被保険者から「定額保険料(フラットレートプレミアム、Flat-rate Contribution)」を徴収する。
このため、保険者の費用効率性次第で、定額保険料の水準が決まるようになり、保険者は定額保険料を低くするように医療サービス提供者と価格を交渉するようになる。さらに、被保険者は1年に1回保険者を変更できる自由があるため、定額保険料の金額を参考にして保険者を選択するようになる。言わば保険者間の規制的な競争を通じて、低価格で品質の良いサービス提供を実現しようという考え方で、「規制された競争」と呼ばれる。
フォーラムの席上、大森氏は「まだ効果はハッキリしない」と述べていたが、保険者の再編と機能強化、税・保険料の役割分担明確化の考え方は日本でも参考になるのではないか。
「コスト抑制策を実行に移すのは大変であり、国民の理解を得るのも難しい」「国民とのコミュニケーションや広報活動が必要」―。マリエッケ氏が何度か指摘した通り、給付抑制や負担増に対して、オランダでは国民の反発が大きいという。この状況は日本も同じであり、2008年度に導入した後期高齢者医療制度を巡る混乱と反発が翌年の政権交代の伏線になったことは記憶に新しいところである。
しかし、人口構成の変化や財政事情を考えれば、社会保障制度の負担増や給付抑制は避けて通れない課題であり、国民との対話が必要である。同時に、国民の満足度を維持・向上させる供給体制の改革として、プライマリ・ケアの制度化が望ましいと考えている。
東京財団では今後も非営利・独立の立場に立ち、話題となったプライマリ・ケアの制度化、費用抑制の方策、サービスと住まいの分離、保険者機能の在り方などを研究するとともに、政策提言などの形で世に問いたい。
(参考文献)
▽OECD“Health at a Glance 2011”
▽Nederlandse Zorgautoriteit“Annual statement of the Dutch healthcare system 2012”
▽大森正博「オランダの介護保障制度」『レファレンス』国立国会図書館、2011年6月号
▽佐藤渓「オランダの高齢者向け住宅」『みずほ情報総研リポート』、2012年3月
▽福祉未来研究所「医療・介護連携において共有すべき情報に関する研究」2012年度報告書
▽堀田聰子「ケア従事者確保に向けた諸課題」『季刊社会保障研究』第47巻第4号
▽同上「オランダのケア提供体制とケア従事者をめぐる方策」独立行政法人労働政策研究・研修機構ディスカッションペーパー、2012年7月
▽水島治郎『反転する福祉国家』岩波書店、2012年7月
* フォーラムの開催に際しては、ご登壇頂いた3人のゲストに加えて、「福祉未来研究所」代表の府川哲夫氏にご協力頂いた。ここに感謝の意を記したい。
*1 今回を含めた議事要旨、資料、総括は以下のウエブサイトで閲覧できる。
https://www.tkfd.or.jp/research/detail.php?id=1072
*2 なお、日本の場合は市町村が要介護認定を行うが、オランダは「ケア判定センター」(CIZ)と呼ばれる中央認定機関が認定する。
*3 2006年度創設。「24時間連絡を受ける保険医・看護職員を事前に指定し、連絡先を文書で患者に提供している」などの要件を満たすことが必要。同様の機能を持った病院を指定する「在宅療養支援病院」もある。
*4 総合診療医の普及に向けた論点や課題は東京財団の研究会「日本における総合診療医の可能性について」( https://www.tkfd.or.jp/research/detail.php?id=1134 )で議論したほか、第1回フォーラム( http://www.tkfd.or.jp/research/project/news.php?id=1149 )でも話題となった。総合診療医を支える枠組みとして、出来高払い制度を見直す必要性は論考( https://www.tkfd.or.jp/research/detail.php?id=1136 )でも取り上げている。
*5 国指定の研修を修了すれば、看護師自身の判断で気管挿管や脱水患者への点滴などができるようにする制度改正が進む予定だ。
*6 介護報酬の単価とサービスを定めるサービスコードの数は2000年の制度創設時が1760件だったが、13年間で20929件に膨らんだ。費用抑制のため、厚生労働省が改定の度、様々な加算減算措置を追加しているため、サービスコードの数が増えている。詳細は『出来高払いの弊害を考える』( https://www.tkfd.or.jp/research/detail.php?id=1135 )参照。
*7 なお、2005年10月の制度改正で介護施設に入居する人の居住費(滞在費)、食費は保険給付の対象外となり、利用者が原則負担することになった。このため、制度上は滞在費、食費とサービスは分離されており、一体的に徴収しているのは一般病床だけである。しかし、依然として供給主体は分離されていない。
*8 「高齢者優良賃貸住宅」など複数に分かれた高齢者向け賃貸住宅の制度を一元化する形で、2011年度に制度化された。原則25平方メートル以上の床面積、トイレ・洗面設備の設置、バリアフリーなどが登録要件。
*9 2012年度に創設された。要介護高齢者の在宅生活を支援するため、日中・夜間を通じて、定期巡回訪問と随時の対応を行いつつ、訪問看護と訪問介護サービスを提供する仕組み。
*10 2005年10月の制度改正後も低所得者については、居住費や食費を「補足給付」として引き続き介護保険でカバーしている。社会保障制度改革国民会議報告書では、居住用資産や預貯金などのストック、遺族年金、世帯分離した配偶者の所得などを勘案する形で見直す必要性が盛り込まれた。

