~第2回連続フォーラムを振り返って~
3.アリバイ加算と悪循環 確かに報酬の加算減算措置が広く使われて、社会保障費が抑制されるのであれば、それなりに意味のある政策手段かもしれない。しかし、柳本氏は自立支援とリハビリ強化を名目とした「生活機能向上連携加算」 *10 を引き合いに、「都内で加算措置を取っている事業者を聞いたことがない。誰も使わないアリバイ加算だ」と形容していた。
同様の事例は他にも見られる。特別養護老人ホームから在宅復帰を促す「在宅・入所相互利用制度」についても、「検討実績有りまたは実施中」と回答した施設は5.4%に過ぎず、使わない理由として49.1%が「利用希望者が少ない」と答えた *11 。
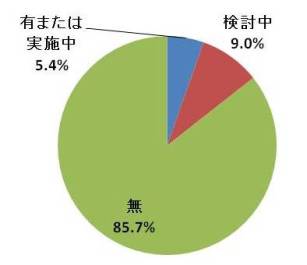
(出所)医療経済研究機構『特別養護老人ホームにおける在宅復帰支援等の実態に関する調査研究事業報告書』(2013年3月)を基に作成。
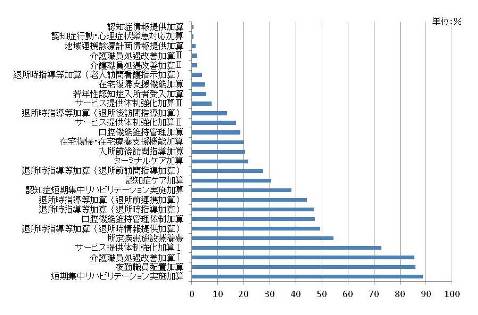
(出所)三菱総合研究所『介護老人保健施設等の在宅療養支援及び医療提供のあり方に関する調査研究事業報告書』(2013年3月)を基に作成。2012年11月の取得状況。
介護老人保健施設向けの調査 *12 によると、図7の通りに実施率が50%を超えているのは5項目に過ぎない。ニーズの少なさに加えて、加算取得の前提となる要件・基準をクリアする際のコストを勘案し、加算取得を見送っているケースが多いと見られる。
次に、制度の複雑化は何をもたらすだろうか *13 。「医療は医療事務職、介護は計算ソフトが対応するので、複雑化になっても問題ない」「現場で実際に使う報酬制度は僅かなので、全てを理解する必要はない」といった反論も予想されるが、研究会メンバーが「今のシステムの完成形は何処にあるのか」と問題提起していた通り、つぎはぎの積み重ねだけで目指すべき方向性は全く見えない上、国や現場の担当者も含めて誰も全体像を把握していないシステムに対する民主的統制はどうなっているのか *14 。制度を利用する患者・利用者と、サービスの費用を支払う納税者が置き去りにされ、政策立案者と国民の間で認識ギャップを広げている点は決して無視できない。
さらに、制度が複雑になり過ぎると、患者・利用者は「分からない」と言って医師やケアマネジャーに丸投げとなり、自立的に制度を使う意思を持たなくなる可能性がある。この状況で国や自治体、保険者が「適切な利用」「給付の適正化」を叫んでも実現するには限界があるのではないか。

(出所)2013年6月14日東京財団フォーラム柳本文貴氏資料を基に作成。赤丸で囲ったサービスが保険給付の対象。
しかも、選択の余地が少ない急性期医療は別にしても、生活に根差した在宅医療や在宅介護が「お任せ状態」になった場合、生活に合わないケアが実施されるリスクを高める。柳本氏が「地域や自宅に重装備の機器を持ち込むことで、病院・施設みたいな地域包括ケアが進んでいる」と批判した点も一例ではないだろうか。
同時に、制度を複雑に細分化するほど、生活が不必要に分断される面も無視できない。制度で実施する上では必ず線引きが必要であり、社会保障費抑制が喫緊の課題であることを考えれば生活支援に関する保険給付の抑制は避けて通れない課題になる。
しかし、柳本氏が紹介してくれた図8を回答する上で、膨大な解釈通知やQ&Aを読まなければならないシステムが効率的と言えるだろうか。中央集権で細々と国が一律に縛るのではなく、制度を簡素にして負担と受益の関係を明確にしたり、現場に近い部分に権限を移譲したりしつつ、患者・利用者や現場の納得感を得られやすい形の改革が必要ではないか。
4.制度改革の視座
しかし、簡素な仕組みにすれば問題が解決するとは限らない。真野氏が整理していた通り、出来高払い、入院日数などで支払う包括払い *15 、地域住民の数で支払う人頭払いには一長一短があるためである。
包括払いや人頭払いをメインにすると、いくら治療・ケアをやっても収入が変わらなくなるため、必要な治療・ケアを提供しない「過少診療」が起こり得る。患者・利用者が医療機関や介護事業所を選ぶのではなく、医療機関や介護事業所が状態の重い患者・利用者を避ける「逆選択」が起きる可能性もある。
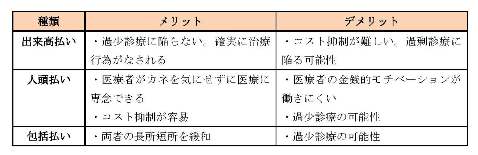
(出所)2013年6月14日東京財団フォーラム真野俊樹氏の資料、発言内容を基に作成。
このため、他の先進国では包括払いをメインに据えつつ、出来高払いや成績払い *16 を組み合わせた体系を採用している。真野氏が「急性期は在院人数を短くする方向になっており、生活とは無関係。しかし、慢性期医療は介護に近くなっている。超高齢化社会なので、慢性期医療と介護を切り分けるべきではない。機能に着目した上で報酬体系を変えていく必要がある」と指摘していた通り、提供主体の機能やサービス内容に応じた報酬システムに変えるべきではないか。
例えば、第1回連続フォーラム *17 で話題になったプライマリ・ケア(初期包括ケア)は何でも医療に頼る「過度な医療化」を防ぐことに主眼を置いており、現行の出来高払い制度を前提にすると、やればやるほど収入が下がることになりかねない *18 。医療でも生活に近いプライマリ・ケアや在宅医療に関しては出来高払い制度を改める必要がある。
一方、真野氏が情報開示、ケアの質評価を強調した点も重要である。行政機関や住民、第三者による評価 *19 を通じて、患者・利用者が良質な医療機関や介護事業所を選びやすくなる上、サービス提供機関が過少診療や逆選択に走ることをけん制する要因になるためである。会場からも「DPCで情報を出して住民に判断してもらう方向で評価を考えるべきではないか」「何を持って質を担保するのか、質の中身に(日常的に不可欠な)風呂や食事だけでなく、生活の全体的な質(の評価)を入れるべきではないか」との意見が出ていた。
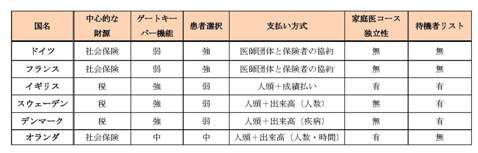
(出所)2013年6月14日東京財団フォーラム真野俊樹氏の資料を一部改変。
5.代理人と「責任」の対価としての報酬
しかし、情報開示が実現したとしても、全ての患者・利用者が専門的な医療・介護情報を適切に理解できるとは限らない。真野氏が「情報を出しても(患者・利用者が適切に)解釈できると考えるのは行き過ぎ。第三者やプロの評価が必要になる。保険者の評価も必要かもしれない」「A病院とB病院で方法が違う場合、『どちらかに合わせる』とバッサリやるのは難しい」と言及していた通り、患者・利用者とサービス提供者の間で情報の格差(非対称性)が存在する以上、「何が適切か?」という評価を下すのは容易ではないためである。
猪口氏が「がんの治癒率などでメディアが病院のランク付けをやり過ぎたので、必ず治ることが目に見えている患者を集める大病院が増えている。報道で医療の実態を示すことは大事だが、その方法を研究しないと医療を歪めてしまいかねない」と指摘していた点も情報開示や評価の難しさを感じさせる。
東京財団が昨年10月の提言で、患者・利用者サイドに立った「代理人機能」とともに、代理人の「責任」に報酬を支払うシステムへの転換を提案したのも、こうした問題意識にある。代理人とは患者・利用者の「丸投げ医療・介護」を容認する意味ではなく、患者・利用者の自己選択を支える存在であり、登壇者からは「患者・利用者と医療職・介護職の信頼関係が基本にあり、それに対して報酬を支払う形に変えて行かないと、数字のマジックをやっていくのは限界がある」(猪口氏)、「患者・利用者の言い値でサービスの内容や報酬を決めていく方向性も一つの手かもしれない」(柳本氏)との意見が出るとともに、代理人の候補として柳本氏が独立型社会福祉士、成年後見人、真野氏が医師、ケアマネジャー、保険者を挙げた。
その一方で、代理人の担い手づくりについては、「今のシステムで人材を育成するのは大変。どこに所属させるかも重要。もし医療機関に所属したら代理人ではなくなる。患者・利用者の立場で情報を発信できる仕組みについては、今の日本でできるのか疑問」(猪口氏)、「医療にはケアマネジャー的な人材がいないし、海外でも見当たらない」(真野氏)との意見も出た。
実際、ケアマネジャーの所属する居宅介護支援事業所は多くの場合、他の事業所に併設されており、独立型ケアマネジャーは1割程度に過ぎない *20 。医療の世界では第1回フォーラムで話題になった通り、全人的なケアを提供する「総合診療医」 *21 が近い存在になることが期待されるが、専門教育が2017年度にスタートする点を引き合いに、猪口氏から「技術と数が充足には20~30年かかる。過渡期の制度が必要」との指摘が出ていた。
東京財団では今後も非営利・独立の立場に立って「患者・利用者の適切な利用」を支える制度設計に向けて、今回話題となった報酬制度や情報開示、ケアの質評価、代理人機能の在り方を研究するとともに、連続フォーラムなどの形で世に問いたいと考えている。
*10 サービス提供責任者が訪問リハビリテーション事業所の理学療法士、作業療法士、言語聴覚士と同行し、共同で実施したアセスメント結果に基づき、ケアプランを作成すると100単位(1000円)を受け取れる加算措置。
*11 医療経済研究機構『特別養護老人ホームにおける在宅復帰支援等の実態に関する調査研究事業報告書』(2013年3月)。有効回答数は1809施設。
*12 三菱総合研究所『介護老人保健施設等の在宅療養支援及び医療提供のあり方に関する調査研究事業報告書』(2013年3月)。調査対象は1066施設。
*13 この点は論考『出来高払いの弊害を考える―介護報酬の複雑化から見える問題点』( https://www.tkfd.or.jp/research/detail.php?id=1135 )でも指摘している。
*14 制度の複雑化は税制も同様である。今年の通常国会では租税特別措置法が成立した後、法律に誤りが見付かって財務省の担当者が処分された。2013年5月31日読売新聞。ただ、法律を事前審査した与党や法律を提出した内閣、法律を可決させた国会の責任は問われていない。むしろ、誰もチェックできない複雑な制度が問題の根底にあると見るべきである。
*15 在宅療養支援診療所でも管理料スタイルの診療報酬が導入されているほか、介護報酬も一部で包括払いの仕組みが導入されており、通所、宿泊、訪問サービスを柔軟に提供する「複合型サービス」の基本報酬は1カ月の定額で設定されている。
*16 2013年5月15日に開催した第1回連続フォーラムに登壇した英国家庭医の澤憲明氏によると、イギリスでは7割が人頭払い、2割が成績払い、1割が出来高払いで報酬が支払われているという。日本でも東京都品川区が2013年度から単独事業として、特別養護老人ホーム入居者の要介護度が改善した場合、1段階ごとに2万円支給する事業を始めた。
*17 第1回フォーラムの動画、資料、議事要旨、議論から浮かび上がる論点は「医療・介護制度改革を考える連続フォーラム」( https://www.tkfd.or.jp/research/detail.php?id=1072 )、「利用者本位の医療・介護改革に向けて」( https://www.tkfd.or.jp/research/detail.php?id=1137 )を参照。
*18 この点は『総合診療医普及のカギは報酬制度―30年前の「家庭医」創設の失敗から考える』( https://www.tkfd.or.jp/research/detail.php?id=1136 )を参照。
*19 医療では「日本医療機能評価機構」による認定制度が整備されている上、DPCの適用対象となった医療機関の情報は開示されているが、患者・利用者から見て分かりにくい。一方、介護には「介護情報公表サービス制度」などが整備されている。
*20 三菱総合研究所『居宅介護支援事業所における介護支援専門員の業務および人材育成の実態に関する調査報告書』(2012年3月)によると、「併設サービスなし」と答えた居宅介護支援事業所は全体の10.6%にとどまっている。有効回答数は606事業所。
*21 総合診療医の特色や課題、方向性はリポート「医療研究会『日本における総合診療医の可能性について』」( https://www.tkfd.or.jp/research/detail.php?id=1134 )を参照。
