研究員
冨田清行
社会連帯を基礎とした医療制度を有する多くの国々とは異なり、アメリカの医療は競争原理を中心とした特殊なものである。この原理を大きく変えずに医療制度改革を実現し、国民皆保険に近づけたのが「オバマケア」である。しかし、オバマケアが医療保険の加入を義務化したため個人の自由を侵害していること、また、医療保険を購入しやすくするための補助金が政府の財政負担を拡大させることなどを理由に国民の反発も根強い。そうした世論を背景に、トランプ大統領と議会共和党は、オバマケアの廃止と代替案の成立を目指し議論を繰り広げている。
世界一の医療費支出国
 オバマケア導入時に5,000万人規模だった無保険者数は、現在2,600万人と半減し、着実に効果を発揮してきた。医療保険の加入義務を廃止し補助制度を見直す「アメリカン・ヘルスケア法案」は今年5月に連邦下院を通過したが、その後の上院での審議は難航し、先の展望は見えない。仮に下院の案で決着すれば、無保険者が10年後に5,100万人と、元に戻るとの試算が示されている。
オバマケア導入時に5,000万人規模だった無保険者数は、現在2,600万人と半減し、着実に効果を発揮してきた。医療保険の加入義務を廃止し補助制度を見直す「アメリカン・ヘルスケア法案」は今年5月に連邦下院を通過したが、その後の上院での審議は難航し、先の展望は見えない。仮に下院の案で決着すれば、無保険者が10年後に5,100万人と、元に戻るとの試算が示されている。
このように、オバマケアは保険のあり方に絶対的な変化をもたらし、そのため国論も大きく二つに評価が分かれる。その激しい論争の陰で、もう一つの改革が着実に進んでいる。医療の質向上と費用節約のための医療提供体制改革である。
アメリカは世界一の医療費支出国である。現在、アメリカの医療費のGDP(国内総生産)比は、17.2%と世界の中で突出して高い水準である。そのため医療費抑制が医療政策の最重要課題である。アメリカでは、雇用主が従業員に対して医療保険を提供することが多く、この雇用主提供保険においては、健康維持管理組織(HMO)が中心となって、医療費を抑制した。
各国の保険医療費対GDP比
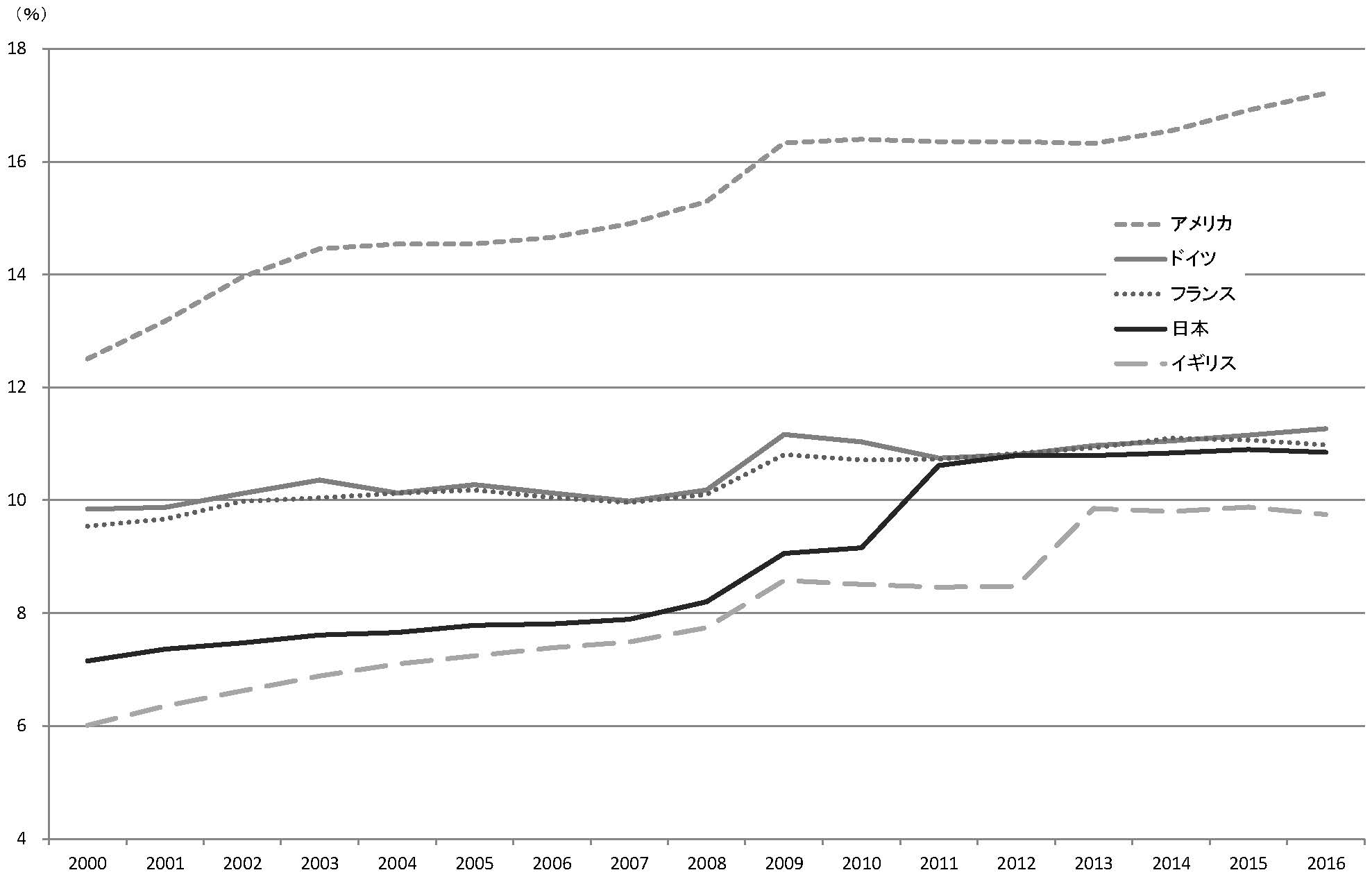
(出典)OECD
しかし、医療利用の効率化や保険給付の制限により費用を抑制する手法で個別の医療行為に介入したため、国民の反発を招いた経緯がある。また、保険者間の競争による効率化も期待されたが、実際には選択肢が限られたため、狙い通りの効果は出なかったとされる。
アメリカには、民間保険以外に、1965年に創設された65歳以上の高齢者向けの公的皆保険として「メディケア」、低所得者向けの公的医療扶助として「メディケイド」がある。特にメディケアは創設直後から医療費上昇に悩まされ、これまで数々の費用抑制策が採られてきた。
主な改革を挙げると、入院医療における事前支払制度(DRG)の導入、HMOの活用、外来医療報酬の算出基準の改定、報酬を経済成長等のマクロ指標と連動させる総枠管理制度(SGR)などがあった。しかし、これらの改革は効果が長続きしなかったり、政治的な調整が繰り広げられたりと多くの問題を抱えていた。そのような中、入院医療への包括払いであるDRGには目覚ましい効果が表れ、世界各国にも波及し、日本では包括医療費支払制度(DPC)として定着している。
アメリカの医療費内訳
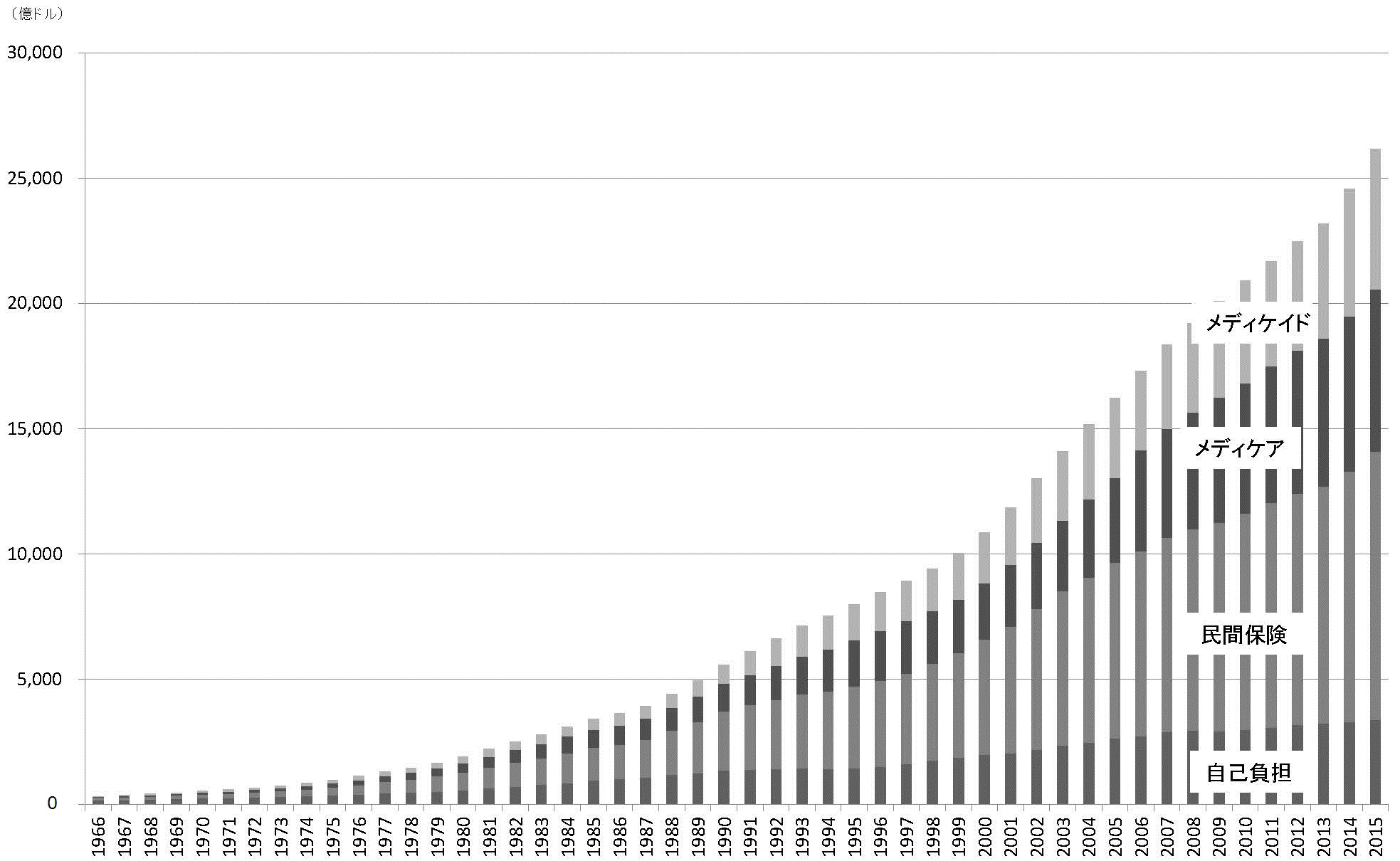
(出典)Centers for Medicare and Medicaid Services
ACOが地域医療の担い手に
このように医療費抑制の効果が限定的な状況が続く中、新たな視点で費用抑制を達成しようとする動きが出てくる。その一つが、アカウンタブル・ケア・オーガニゼーション(ACO)だ。このACOは、費用の節約と同時に質の向上を目指すために作られたモデルである。
簡潔に説明すると、この仕組みは医師や病院がネットワーク・グループを形成し、そのグループに対して保険者が事前に年間分の費用を包括で支払い、もし費用が余ったら当該グループと保険者で分け合うというものである。節約すればするほど、収入が増えるため、グループ側には過少診療のインセンティブが発揮されてしまうが、それを防ぐために質の指標を設定し、それを満たした場合に分け合うようにしている。ここで費用と質が連動することになる。
このACOは、オバマケアの改革パッケージの中の一つで、メディケア(連邦政府が保険者)改革の要となっている。ACOプログラムは2012年に始まり、現在のところ、全米で480グループ、900万人の患者がACOの対象となっている。さらには政府だけでなく民間保険会社を組み込んだACOも登場しており、国内に広く浸透している。ACOは、医師や病院と保険会社が連携し、支払いは定額制の包括払いであるため、形式的には従来のHMOに似ている。しかし、両者が決定的に異なるのが、医療提供者主導によるネットワークであること(HMOでは保険者による管理が強い)や質の評価を公に定めていることである。
この質の指標は、患者経験(患者満足度)やケアコーディネートと患者安全、リスク集団へのケア、予防保健といったカテゴリーに基づいて設定されており、地域社会における健康管理のために必要なものという性質を帯びている。すなわち、ACOは地域医療の担い手として位置付けられていると言えよう。ACOは、いわゆる開業医と病院、様々な専門医が連携して、地域全般のケアに対する責任を果たす役割を期待されている。
医療費節約と質向上の両立
地域に根差した包括的な医療提供体制の構築について、ACO以外にも様々な改革が同時進行している。
プライマリケア機能を強化するため、連邦政府は、2012年に包括的プライマリケア・イニシアティブ(CPC)を立ち上げ、慢性疾患に対する計画的ケアと予防ケア、継続性の確保、リスクに応じた管理、保健や介護、社会福祉などの関係者との調整といった、包括的なプライマリケアの提供を支援するプログラムを実践してきた。今後、成果連動報酬や包括払いの導入も検討されている。また、包括的なケアを実現するためには、入退院の連携が不可欠である。そのため、入院時のみならず入院後も含めた包括払いのプログラムを導入することで、入退院時の医療機関同士の連携を強化している。
こうした数々のメディケア改革の基本にあるのは、医療の費用節約と質向上の両立だ。それを実現するために、地域ネットワーク(ACO)、プライマリケア強化(CPC)、入院と外来の連携という地域医療のデザインが描かれている。なお、これらは連邦保健福祉省の一組織である、メディケア・メディケイド・サービス・センターが運営を担当している。
この実施権限はオバマケアにより創設されたもので、これまで議会に提出された複数のオバマケア廃止代替法案の中には、この権限の廃止は含まれておらず、この一連の改革はさらに進展していくものと思われる。
質の向上と費用節約を目指した改革は、地域医療、地域保健のあり方を根本から見直す過程にある。すなわち、医療は疾病の治療のみならず、ケア提供者が、病気の原因となる人口構成や経済的格差といった地域の社会構造を理解し、地域全体の健康を管理するにはどうすべきなのかという視点が、改革の背景にあると言えよう。
こうした動きはさらに広がりを見せている。2015年のSGR廃止に伴い、メディケアにおける外来医療全体についてこれまでの出来高払い制の算定基準を、仕事量から質を反映したものにシフトする改革が進んでいる。長年にわたってアメリカ医療の基本的な支払い方式を抜本的に変える大改革であるため、医療提供者側の負担や混乱は避けられない。連邦政府はこうした医療提供者側の負担軽減措置を考慮しつつも、2年間かけてデータ収集や評価設定を行い、早ければ2019年の支払いに反映する予定である。
アメリカと日本の間では、医療を巡る歴史や社会環境、考え方など異なる点が多い。したがって、アメリカの改革を日本にそのまま適用することは避けるべきである。また、現行のメディケア改革は始まったばかりのものも多く、その成果に対する評価は政府内や医学界の中でも必ずしも定まっているわけではない。
しかし、課題に対してイノベーティブに解決を進める姿勢には参考となる点も多い。費用の節約と質の向上の両立自体は日本にも共通する目標である。さらに、地域が主体となってケアのあり方を再構築するという視点も共通する。国際比較をすると、地域の自主性や特質を尊重することは医療介護政策の普遍的な姿勢であることに改めて気付かされる。この普遍的課題をどのように実現するか。日本での取り組みは日本自ら、そして、地域自らが考えねばならない。
2017年9月15日『厚生福祉』より転載
(上)医療介護政策の担い手は地域に―持続性確保の鍵は「質の向上」
(下)費用節約と質向上の両立目指すインセンティブ改革―地域の力を発揮する報酬体系(11月転載予定)
