研究員
冨田清行
最近、医療介護政策においてインセンティブを活用する傾向が強まっている。医療介護は学問横断的な基盤を持ち様々な要素が含まれるが、その中でも「経済」は重要な要素である。医療介護提供者、患者や利用者の行動を誘導するため、診療報酬・介護報酬制度が主要な政策手法となっている。報酬改定には費用の抑制策として一定の効果が見られるものの、それでも費用は増え続け、社会保険制度の持続性に影響を与えている。そのため報酬制度の直接の対象者でない(報酬を受ける者でない)保険者、都道府県、市町村、被保険者(個人)に対し、予防や健康増進に向けたインセンティブを設けて、健診実施率の向上や情報提供などにより、最終的に費用の伸びを抑えようとする動きが拡大している。
費用抑制の責任を広く共有
国民皆保険制度において、医療には現在、約3,400の保険者が存在する。どの保険に加入するかは、職業や住所、年齢によって決まり、それと無関係に自分が加入する保険を自由に選択することができない。消費者の選択による競争が生じないため、その代わりにインセンティブによる効率化を通じて、保険者機能の強化や医療費適正化を志向する改革が進められていると言えよう。
費用抑制は、もはや国だけの責任でなく個人も含め、その責任を広く共有する環境をつくるということである。社会保障は連帯から成り立つものなので、一人ひとりがその責任を意識することは重要だ。しかし、そのためには、必要な情報が適切に伝わることが不可欠である。
医療費の内訳
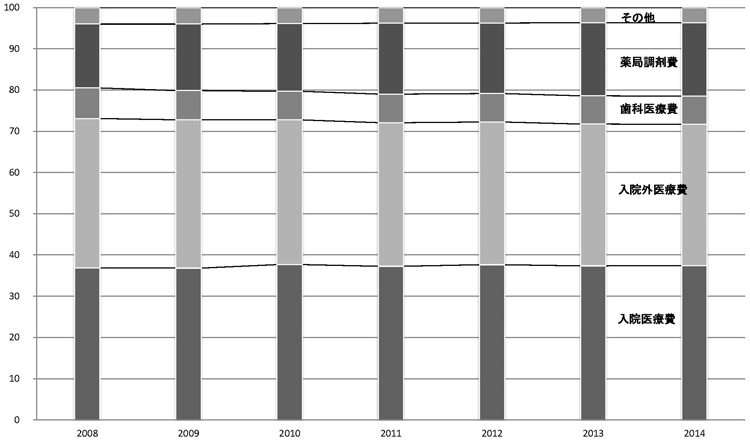
(出典)厚生労働省
医療介護制度は、極めて複雑な構造を持つ。保険者間の財政調整や税金の投入により、受益と負担の関係が見えにくく、また、保険対象の医療介護サービスの価格を意識する場面も乏しい。近年、高額医薬品の相次ぐ登場により、医療の値段と制度の持続性の関係を考える機会は増えてきたものの、全体像を理解することは困難である。
加えて、特に医療においては、効率化や費用抑制を考える上で難しい問題が存在する。情報の非対称性である。以前に比べれば情報技術の進展により医療情報が容易に入手できる環境となり、非対称性は緩和されつつあるが、医学という専門的な知識と経験、教育が必要な領域では、情報の格差は容易に解消されない。保険者であれば、多くの情報を集積、分析することで、情報格差を縮小させることはできるが、それを個々の医療行為に直接に反映することはない。また、個人(患者)が他の財やサービスの消費者のように振る舞うことはできない。
このような状況において、費用抑制に関しては、そのインセンティブを保険者、自治体、個人に対して導入するのみならず、やはり医療専門職自身が費用節約について関わることが重要なのではないだろうか。現実的な問題としても、どのような医療行為が行われるかが決まるのは、実際に医師が患者の診療を開始してからである。したがって、医療費節約のインセンティブは医師と患者に対して導入することが必要となる。
これまで費用抑制は診療報酬や医療計画によるマクロ的手法が中心で、ミクロレベルで医療提供者側が医療費の問題を考える必要性は大きくなかったと思われる。もちろん病院や診療所の経営上の観点から報酬の問題は重要であり、政策の審議過程において費用抑制を意図する当局と医療専門職の間で、しばしば対立構造が見られる。しかし、個別のケアの場面において、提供者と患者の双方が費用抑制を意識することは、ジェネリック医薬品の使用促進などを除き、あまり見られないであろう。
創意工夫を引き出す報酬制度へ
費用節約を強調すると、質がおろそかになってしまわないか、という疑問が出てくる。しかし、質は専門職自身が最も意識している要素である。医師、看護師、薬剤師、介護士のいずれも専門職の自律性を尊重した上で、各専門職団体を設立、職業倫理を自主的に確立している。だからこそ、費用の節約と質の向上の両立は、ケア提供者こそが最も力を発揮するものと考えられる。医療介護の持続性を確保するために、ケアの専門職が本来持っている質の向上への意欲に対して、費用節約の観点を結び付ける制度が必要だ。
日本の報酬制度は、全国一律の単価に基づく出来高払いが基本で、サービスを提供した分だけ報酬が支払われる仕組みである(介護保険では一部に区分支給限度額を設定)。政府は個々の診療行為等の単価を増減することで、政策目的に合致するサービスの増減を期待している。こうした構造は、患者と医師の関係、利用者と介護事業者の関係に直接、政府が一律の基準をもって介入することを意味する。
一方、急性期入院医療における包括医療費支払制度(DPC)は、クリティカルパスの普及と併せて医療の標準化と効率化を進めた。これは医療費の支払いを包括化したことが大きい。医療機関側の自発的な工夫の余地を拡大したことにより、質向上と費用節約の両立を満たす方向に進んでいる。
現在、政府が推進する地域包括ケアは、地域単位で医療と介護の連携を進め、切れ目ないケアの提供を目指している。包括ケアの担い手として必要な「かかりつけ」機能を促進させるため、2014年の診療報酬改定で地域包括ケア病棟入院料、地域包括診療料、地域包括診療加算、次いで2016年には小児かかりつけ診療料の他、認知症ケア、かかりつけ歯科医、かかりつけ薬剤師に関する包括評価項目が設けられた。
このように包括ケアに向けて、出来高払いから包括払いへの移行が徐々に進んでいる。しかし、その範囲は、一部の慢性疾患、小児科、調剤の一部等、限定的であり、診療所と病院の間、診療所と専門医との間、医療施設と介護事業者との間など、地域包括ケアを支えるための制度上の分断はまだまだ多く残されている。
 出来高払いはケアを提供する分だけ報酬が支払われるため、ケア提供者の自由を確保し、経済的なリスクを減少させる。しかし、細分化され複雑化した価格設定は提供者の自由をむしろ阻害することになり兼ねない。一方、包括払いは経済的リスクが提供者側に重くのしかかるが、連携推進や効率化に向けた提供者の自由な発想を広げる。同時に、包括払いには過少診療への懸念があり、その解決には質の担保を設けることが必要だ。
出来高払いはケアを提供する分だけ報酬が支払われるため、ケア提供者の自由を確保し、経済的なリスクを減少させる。しかし、細分化され複雑化した価格設定は提供者の自由をむしろ阻害することになり兼ねない。一方、包括払いは経済的リスクが提供者側に重くのしかかるが、連携推進や効率化に向けた提供者の自由な発想を広げる。同時に、包括払いには過少診療への懸念があり、その解決には質の担保を設けることが必要だ。
出来高払いと包括払いは、それぞれに長所と短所があるため、実情や歴史的経緯などを踏まえて、その両者を組み合わせていくことが必要であろう。要は、地域包括ケアの担い手としての責任に対する報酬はどのような形がふさわしいかということである。
地域社会にこそ改革の力
 日本が地域包括ケアを推進する中、世界的に見てもプライマリケアが注目されている。患者中心で継続的、包括的なケアを提供するための基盤として、プライマリケアの強化は欠かせない。そのための報酬制度の見直しや情報インフラの整備など、世界の国々はそれぞれの事情に応じた改革を実行しているが、その中でもケア提供者への報酬の支払い方式は大きな影響力を持っている。
日本が地域包括ケアを推進する中、世界的に見てもプライマリケアが注目されている。患者中心で継続的、包括的なケアを提供するための基盤として、プライマリケアの強化は欠かせない。そのための報酬制度の見直しや情報インフラの整備など、世界の国々はそれぞれの事情に応じた改革を実行しているが、その中でもケア提供者への報酬の支払い方式は大きな影響力を持っている。
いかにして質の向上と費用の節約を両立させるかは、今後の医療介護政策の中心的課題の一つである。そして、地域包括ケアのように、ケアのみならず、居住環境、交通インフラ、住民自治やボランティアなど地域の様々な資源や事情、経緯が影響しており、医療介護政策の主役は国から地域に移りつつある。
こうした流れを踏まえると、これまでの中央集権的な手法で対応するには限界に近づいているのではないだろうか。現行制度においても、地域差を踏まえ、都道府県単位で診療報酬の特例を設けることができる制度があるが、あくまでその主体は厚生労働大臣である。
医療介護の持続性を確保するためには、制度を分権化し、ケア提供者や自治組織など、現場の主体的な創意工夫を活かせる仕組みが必要である。ケアは一方的なものではなく、ケア提供者と患者、利用者、家族が相互の信頼のもと共に病気に立ち向かい、生活を築き上げていくものであろう。そうした観点に立てば、地域社会こそが医療介護政策を動かす力を持っている。
2017年9月22日『厚生福祉』より転載
