
東京財団研究員兼政策プロデューサー
三原 岳 *
人口の長寿命化に伴う社会保障費の急増と多死社会の到来を受けて、地域医療の重要性が指摘されています。政府が進める社会保障・税一体改革では、医療・介護サービスを生活圏で切れ目なく提供する「地域包括ケア」の充実をうたっており、今年度の診療報酬・介護報酬の同時改定に際しても、手厚く予算が配分されました。さらに、厚生労働省の「専門医の在り方に関する検討会」で「総合医」「総合診療医」の創設が議論されるなど、コミュニティの医療体制やプライマリ・ケア(全人的な診療)を巡る議論が活発になっています。こうした中、家庭医や総合診療医と呼ばれる医師の育成を目指す一般財団法人「Medical Studio」は11月3?4日の2日間、今後のコミュニティに求められる医療像や医師像を話し合う「コミュニティ医療デザイン研究会」を開催し、医師だけでなく、看護師や大学教員、自治体職員、建築士など様々な人が集まり、患者や利用者本位に立った議論を展開しました。本稿は現状分析も挟みつつ、2日間で約10時間に及んだ議論を筆者の視点で取りまとめたものです。
1、これからの社会に必要な医師像は?
まず、Medical Studioを説明する。Medical Studioはコミュニティにおける健康と医療の在り方を考えて、変革するために行動できるジェネラリスト(家庭医・総合診療医)を育成する非営利法人として今年4月に発足。7月には「Generalist Japan 2012」と銘打ったシンポジウムを開催し、「医療者が有機的に連携し、社会とのつながりを再構築することで生老病死が生活の一部になっている社会(を目指す)」とした宣言文を採択した *1 。現在はUstreamによる対談を通じた情報発信などを展開している *2 。
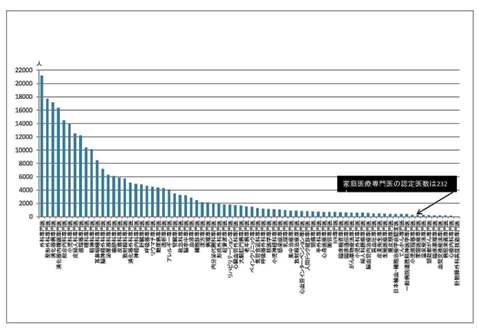
では、家庭医や総合診療医と呼ばれる医師が何故必要なのか。日本の医療は保険証1枚で何処でも医療を受けられるフリーアクセスと、全国民が医療保険制度に加入する国民皆保険を基軸に制度が構築されており、国際的な評価は高い。その半面、医療サービスは臓器・疾病別に細分化された専門医を中心に提供されており、患者や家族の生活面までトータルに考慮できるプライマリ・ケアが弱いとされている。例えば、図1は分野ごとの専門医の数だが、日本プライマリ・ケア連合学会の認定を受けた「家庭医療専門医」は232人にとどまり、2万人を超す外科専門医などと比べると人数の少なさは際立つ。もちろん、認定資格を取っていない家庭医・総合診療医も多く存在していることを考えれば、数の少なさだけをあげつらうのは適切ではないかもしれない。しかし、図2に掲げた通り、先進国最悪の財政状況 *3 が続く中、超高齢化で社会保障給付がGDP(国内総生産)や社会保険料収入を大幅に上回る伸びを見せており、団塊世代が75歳を迎える2025年に向けて、費用のかかる医療機関や介護施設でのケアだけでなく、在宅ケアや家庭医療の重要性は増してくると思われる。さらに、患者・利用者の視点で見ても、がんや認知症など慢性疾患を抱えた高齢者が増えると、生活面も含めて様々な困難を抱えた患者に対し、専門医だけでは十分なケアを提供できなくなる可能性が考えられる。医師や看護師、介護職、ケアマネジャー、民生委員、ソーシャルワーカー、薬剤師などとの連携も不十分 *4 なため、サービスや情報が細分化されて提供されており、人口の高齢化が予想される首都圏を中心に、患者本位の医療・福祉サービスが展開されるかどうか不安が残る。近年では先進的な取り組みを支援する「在宅医療連携拠点事業」 *5 など、国としても様々な手立てを打っているが、現在の課題を裏付けるエピソードとして、男性高齢者の事例が研究会で紹介された。
喉につかえる感覚があり、病院に行ったら消化器の先生が対応してくれた。しかし、この時は胃カメラがスムーズに喉を通り、今度は耳鼻科に行くと「自分の守備範囲ではない」と言われた。その後、別の病院で処方された血圧の薬が喉につかえたため、苦しくなって耳鼻科に駆け込み、最初の違和感から半年ぐらい経って食道がんと判明した。しかし、今度は「放射線の治療をしましょう」ということで放射線科に行くと、耳が不自由な高齢者は医師の言っていることを理解できなかったため、良く聞こえない中で医師の言っていることに頷いたように見えたので、医師の薦めが全て「承諾」となり、台の上に上がって手術用の黒い筋まで書かれた。そこで、「手術を受けたくない」と言って高齢者が帰ろうとしたら、「すぐに喉が詰まって点滴が必要になるから」と言われ、在宅医療のクリニックを紹介されたが、高齢者にとっては聞いたことも無いクリニックで困ってしまった。
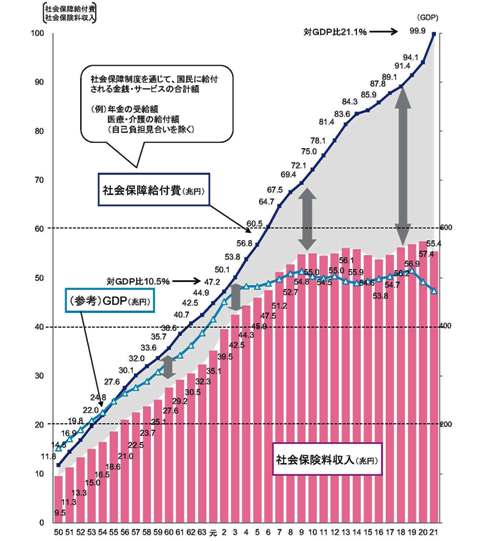
(出所)財務省編『日本の財政関係資料』(2012年9月)39ページ「社会保障給付費と社会保険料収入の推移」から抜粋
研究会で出た「医学と生活の中間を埋める存在が皆無なので、患者は専門医の間をたらい回しになる」という指摘を裏付けるエピソードである *6 。研究会でも「家庭医」「総合診療医」と呼ばれる医師の存在と、医療・介護・福祉など多職種が連携できる枠組みが必要という認識の下、課題や解決策が話し合われた。初日に議論されたのは「これからの社会に必要な医師像とは?」という点である。参加者から以下のような考え方が示された。
- コミュニケーション能力と幅広い知識を持った患者の代理人としての医師
- 地域住民と分かり合えて積極的に交流できる医師
- 地域医療、福祉、保健の「コーディネーター」のような医師
- 健康問題など地域の「課題」を解決する医師
- ミクロとマクロの視野を持ち、ニーズに応じて医療サービスの内容を変化できる医師
- 患者や家族に寄り添う医師
ここで重要なのは 「代理人として患者や家族に寄り添う医師」「地域医療・福祉のコーディネーターとしての医師」 というキーワードであろう。前者は医学的な知識を前面に押し出して患者や他の職種を先導したり、「病気を治したら自分の仕事が終わり」と考えたりするのではなく、患者や家族の医療・健康に責任を持って支えて寄り添う医師の姿である *7 。後者については、医学のみならず、社会問題や地域の課題、法律・行政、医療・福祉制度など広範な知識を持ち、町内会など地域活動に参加しつつ、患者を中心とする多職種連携の輪に医学の専門家として加わり、他の職種の専門性や自治体の施策、地域資源などを適切に見極めて、ニーズに応じて支援内容を変化したり、地域の健康管理に責任を持って対応したりできる医師像である。言い換えれば、患者や家族のニーズを全て聞く「御用聞き」ではなく、患者・家族に寄り添って悩みや生活面の困難などを聞き出し、他の職種や行政機関と連携しつつ、適切なケアを提供できるコミュニケーション能力を兼ね備えた医師である。自然科学偏重の「医学」知識と、社会科学の視点も織り込んだ全人的な「医療」の違いを示す言葉として、小児科医が発した 「医学は厳しく、医療は温かく」 という言葉も印象に残った。
もちろん、日々の診察に追われる医師が全ての要件を満たすことは困難と思われる。しかし、研究会では地域活動について「清掃活動、PTA、地域の祭りなど身近な地域活動に参加することが地域との接点を増やす第一歩になる」「医学的な専門知識を提供したり、助言したりするだけでも、地域の自発的な取り組みに対して後押しになる」といった指摘が出た。さらに、多職種連携が医師の負担軽減に繋がる考え方も示された。例えば、2日間に渡る議論では「健康管理の全てを医師がやる必要はない」「患者や家族の不安に気付くのは必ずしも医師でなくても良い。むしろ、患者は医師を偉いと思っているので、本当のことを言ってくれない。看護師や薬剤師、医学生に話を聞いて貰って、後からカンファレンス(会議)で意見交換するのも手」「医師は医療中心主義に立ってしまうが、多職種ネットワークの中心や頂点ではない。ネットワークの中に入って行くスタンスが重要だ」「普段の人間関係をベースにしつつ、他の職種の専門性や他者との違いを尊重しつつ、対話・調整する能力が重要」「臓器の病気を治すことではなく、ヒトに対する関心を持てば生活を起点にした医学的なアセスメントが可能になり。多職種連携の結節点に成り得る」といった指摘が出ていた。
一方、こうした医師像とは裏腹に、現在の医師の課題として、初日の議論では「コミュニケーション能力に問題があるのでは」との意見が示された。つまり、医師の父権主義(パターナリズム)が地域や患者・家族、他の職種を遠ざけており、対話の不在を招いているとの問題提起である。ここで話題となったのは「先生」という呼称。医師の世界では互いに「先生」と呼ぶのが通例であり、参加していた若手医師によると、「当初は違和感を持っていたとしても周囲の状況に慣れてしまう」という。しかし、この慣れが「非先生」(=社会、患者、多職種)との分断を招いているという。同時に、「小学生でも分かるぐらいに医学的な知識や情報、専門用語を簡易に伝えることができない」「疾病の治療だけでなく、患者・家族の困ったことを聞き出せない」といった形で、医師の父権主義的なスタンスが患者や家族、他の職種とのコミュニケーションを妨げているという発言も出た。2日目に出た以下の発言は現場の雰囲気を如実に表していると言えるだろう。
サービス担当者会議で医療用語が飛び交うと、他の参加者が引く。医師は予想される症状などを分かりやすく説明しない。医師の言葉を患者や他の職種に伝える「翻訳者」が必要。普段はコミュニケーションを取る看護師でも、説明の場になると病院の看護師は医師の後ろに付いているに過ぎない。
このほか、初日の研究会では参加した医師から「毎年、医師は約9000人育成されており、今後は供給過剰の時代が来る。『先生』という言葉に上滑りしているだけでは将来危うい」「医師は患者を待っているだけで地域のことを知らない。もっと知るよう努力するべきだ」「『困ったら患者の家に行きなさい』という格言が大事。患者の病気だけでなく、病気を持っている患者の全体を理解して患者と一緒に寄り添って考えるべきだ」などと手厳しい意見が相次いだ。
* 筆者は社会保障政策や地域政策を担当する研究者であり、Medical Studioの研究会には個人の資格で参加した。研究会では様々な議論が展開されたが、このペーパーは筆者の判断で作成しており、参加者の意見や今後の議論を束縛するものではない。同時に、研究会の議論を踏まえた個人の意見であり、財団を代表したものではない。
*1 医療介護キャリアブレインニュース2012年7月17日。
http://www.cabrain.net/news/article/newsId/37676.html?freeWordSave=1
*2 Ustreamの放送内容は以下のウエブサイトで過去の分を閲覧できる。
http://www.ustream.tv/channel/medical-studio-ustream
*3 2012年度政府予算は歳入の4割以上を赤字国債で頼っている状況であり、2012年の通常国会で成立した税制改革関連法で消費税を2014年4月に8%、2015年10月に10%に引き上げることが決まったとはいえ、社会保障費の増大などを考えると、赤字国債に依存する状況は今後も続くと見られる。
*4 厚生労働省の委託を受けた三菱総合研究所の『居宅介護支援事業所における介護支援専門員の業務および人材育成の実態に関する調査報告書』(2012年3月)102ページによると、主治医にケアプランを提示しているかどうか尋ねた設問では、1868人のケアマネジャーのうち1209人が「あまり実施せず」と答えている。
*5 2011年度に創設された事業。在宅医療の推進に向けて多職種連携や地域住民の普及啓発などに取り組む事業主体を支援するのが目的。
*6 この問題意識の下、研究会に参加した「ケアーズ白十字訪問看護ステーション」代表取締役所長の秋山正子氏は高齢化の進んだ都心の団地に「暮らしの保健室」を設置し、看護師やボランティアスタッフが生活・医療の相談を受け付ける事業を昨年度から展開している。詳細はMedical Studio 第5回Studio talk(2012年11月5日放映)を参照。なお、東京財団も昨年度に実施したインタビュー企画「介護現場の声を聴く!」で、秋山氏に暮らしの保健室をご紹介いただいているので、こちらも参照されたい。
http://www.ustream.tv/channel/medical-studio-ustream#/recorded/26733535
https://www.tkfd.or.jp/research/detail.php?id=1120
*7 なお、厚生労働省の専門医の在り方に関する検討会は「中間まとめ」(2012年8月)で、「総合医」「総合診療医」の定義について、「例えば、頻度の高い疾病と傷害、それらの予防、保健と福祉など、健康にかかわる幅広い問題について、わが国の医療体制の中で、適切な初期対応と必要に応じた継続医療を全人的に提供できる医師」としている。
