研究員
三原岳
2025年の医療提供体制を定めた地域医療構想について、前回は(1)病床削減による医療費適正化(2)切れ目のない提供体制構築-という2つの目的が混在している点を論じた。今回は策定プロセスや内容の精査を通じて、都道府県が(1)の病床削減による医療費適正化よりも(2)の切れ目のない提供体制構築を重視している点を指摘する。
半数以上の道府県が「必要病床=削減目標」を否定
「地域差の問題について、都道府県にコントロールしていただく」(塩崎恭久厚生労働相)。「病床のスムーズな転換方策などを実施していただきたい」(安倍晋三首相)―。
4月12日に開かれた政府の経済財政諮問会議では、こんなやり取りが交わされた。病床削減による医療費適正化に向けて都道府県のリーダーシップに期待した発言だ。これを受け、今月9日に閣議決定された経済財政運営と改革の基本方針(骨太方針2017)でも「都道府県の総合的なガバナンス強化」により医療費を抑制させる方針を示した。
だが、構想策定時点の対応を見ると、都道府県は病床削減に積極的ではなかった。25年の必要病床に対する態度にそれが表れている。もし都道府県が病床削減を重視しているのであれば、必要病床数に近づけるため過剰な病床を削減しようと努力する可能性が想定されるが、29道府県が「強制的に削減しない」「機械的に当てはめない」などの表現を用い、必要病床数が削減目標ではないことを明示した。
背景には、必要病床を削減目標と位置付けないように求める日本医師会への配慮があると推察される。都道府県としては、地元医師会など医療関係者との関係が悪化すると、切れ目のない提供体制の構築というもう一つの目的を実現するのが難しくなるため、病床削減に消極的だった様子がうかがえる。
次に、市町村国民健康保険の財政運営の都道府県単位化と医療費適正化計画との関係を、各都道府県はどのように地域医療構想に記述していたのか。医療費適正化に主導的な役割を果たそうとすれば、2つの制度との関係を意識する可能性が高くなる。しかし、市町村国保の都道府県単位化に実際に言及したのは2県、医療費適正化計画は10都府県にとどまり、2つの制度改革を地域医療構想と明確にリンクさせたのは奈良県だけだった。筆者のヒアリングでは「地域医療構想を医療費削減の手段と警戒されかねないので、リンクさせなかった」とする意見が多く聞かれ、病床削減を想起させるテーマを避けた可能性が想定される。
さらに、地域医療構想の推進について厚労省が推している方法を各都道府県がどう記述したかを考える。厚労省は先進事例として青森県と岐阜県の地域医療構想を示したが、その理由として構想区域内における医療機関の役割分担を明らかにしている点を挙げている。例えば、青森県の地域医療構想では青森市を含む青森地域について、県立中央病院が高度専門医療の提供を、青森市民病院が救急医療の確保と回復期の充実を進めると定めているが、構想の文言を精査した結果、同様の手法を用いていたのは青森、岐阜、三重、広島、大分の5県にとどまった。だが、青森県は公立病院のウエートが大きく、県主導で議論を進めやすい事情があった。民間の医療機関が競争している地域では行政主導の議論は難しく、ごく控えめな書きぶりにとどまった。
こうして見ると、国が医療費適正化に向けた旗振り役を都道府県に期待しているのとは裏腹に、都道府県のスタンスは積極的とはいえなかった。
かかりつけ医への言及
 次に、もう1つの目的である「切れ目のない提供体制構築」に対し、各都道府県はどのようなスタンスを取っていたのか。まず、すべての都道府県が何らかの形で医療・介護の連携に言及しており、日常的な医療ニーズに対応する「かかりつけ医」または全人的かつ継続的なケアを提供する総合診療医についても、37都道府県が普及や育成、推進を盛り込んでいる。
次に、もう1つの目的である「切れ目のない提供体制構築」に対し、各都道府県はどのようなスタンスを取っていたのか。まず、すべての都道府県が何らかの形で医療・介護の連携に言及しており、日常的な医療ニーズに対応する「かかりつけ医」または全人的かつ継続的なケアを提供する総合診療医についても、37都道府県が普及や育成、推進を盛り込んでいる。
その例が表1のものであり、(a)病状に応じて患者が適切な医療機関を選べるようにする支援(b)生活習慣病など予防医療(c)在宅医療の充実(d)病院・診療所、医療・介護連携(e)過疎地医療―などに整理できる。
この観点で積極的なのは高知県である。高知県は人口比で見た病床数が日本で一番多く、中でも療養病床の多さが突出しているが、その削減に際しては在宅医療だけでなく、日常生活に近い医療提供体制の整備が求められる。そこで、高知県の地域医療構想では東部、中央、高幡、幡多の4つの構想区域のうち、最も人口が多い中央区域に、保健所ごとに4つの「サブ区域」を設定し、保健所を拠点に市町村や関係者と連携しつつ、かかりつけ医機能や福祉・介護との連携など日常的な医療の強化を図るとしている。
表1 かかりつけ医、総合診療医

各都道府県の地域医療構想を基に筆者作成
では、これらの動きをどう考えるべきだろうか。前回示した通り、地域医療構想で主に語られているのは病床数であり、日常生活を支える医療の発想を欠いている。そこで各都道府県は、切れ目のない提供体制を構築するため、日常生活を支えるかかりつけ医などの重要性に言及することで、地域医療構想の欠点を補おうとしていたといえる。
関係者と協議しつつ構想を策定
切れ目のない提供体制を構築する上で、医療関係者や介護事業者、市町村、住民など幅広い関係者の参加が必要となる。そこで地域医療構想の策定に際して、都道府県が関係者とどこまで協力・連携したかを検証するため、地域医療構想を議論した検討組織の構成メンバーを調べた。
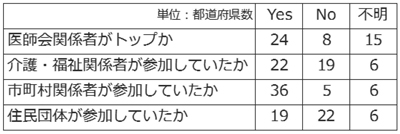
具体的には、(i)都道府県全域をカバーする検討組織(例:専門部会)を医療審議会に置いた場合、これを「実質的な検討の場」(以下、「検討の場」)と見なし、その開催頻度が少ない場合、構想区域単位の会議を「検討の場」と位置付ける(ii)委員名簿や議事録などで「検討の場」の構成メンバーを検証(iii)医師会関係者は必ず参加したことが予想されるため、「検討の場」のトップに就いていたかどうかを検証―という方法を取ったところ、表2のような結果が得られ、各都道府県が関係者との連携・協力を意識していた様子を把握できた。
表2 地域医療構想策定プロセスにおける関係者の参加状況
各都道府県の地域医療構想、ウェブサイトを基に筆者作成
注1:構想やウェブサイトの検証を通じて、(i)「実質的な検討の場」を設定(ii)委員名簿など構成メンバーを検証(iii)医師会関係者は必ず入っていることが予想されるため、「検討の場」のトップに就いているかどうかを検証―という手法を取った。このうち、(i)については、都道府県全域をカバーする専門的な検討組織(例:専門部会)を医療審議会の下に置いている場合、これを「検討の場」と見なし、その開催頻度が少ない場合、構想区域単位の会議を「検討の場」と位置付けた。
注2:不明は構想、ウェブサイト、議事録などを確認しても判明しなかったケース。
注3:「実質的な検討の場」が構想区域単位の場合、一部の区域だけで医師会関係者、介護・福祉関係者が参加しているケースも「Yes」に含めた。
注4:ウェブサイトは2017年3月31日現在
以上の点を踏まえると、(1)病床削減による医療費適正化と(2)切れ目のない提供体制構築という目的のうち、都道府県は(1)には消極的だったが、(2)で積極的な対応が見られた。従来の医療計画は「作文」の域を出ていなかったが、(2)の切れ目のない提供体制の構築に都道府県が前向きになったことは地域医療構想の成果といえる。
地域の課題を解決する好機
地域医療構想の推進には医療機関同士の合意形成、在宅医療の充実や医療・介護連携、医療行政を所管する都道府県と介護保険財政を担当する市町村の連携など幅広い論点が想定され、その実現は一筋縄ではいかない。
ただ、地域の課題を地域で解決する地域医療構想のコンセプトに沿うと、これを生かすか、単なる「作文」に終わらせるかは都道府県の対応次第であり、行政だけでなく業界関係者や住民など多くの関係者にとって、地域の実情に応じた医療・介護体制を作り上げる好機である。医療・介護の在り方を考える機運が各地で盛り上がることに期待したい。
2017年6月16日付『医療介護CB newsマネジメント』より転載
