自民党「財政構造のあり方検討小委員会」(小委員長・小渕優子元経済産業相)の中間報告書(2018年3月29日)を契機に医療の給付率を自動的に調整する新たな仕組みを巡る議論が起きている。財政制度等審議会(財務省)も「新たな財政健全化計画等に関する建議」(2018年5月23日)において「長期にわたる人口減少を見据え医療費や支える側の負担能力の変化に対応し、実効給付率を自動的に調整する観点が求められる」と提言した。具体的には医療費の増加に合わせて一定のルールに基づいた自己負担を引き上げる仕組みだ。給付率を抑える点は公的年金に導入されている「マクロスライド制」(高齢化に合わせて年金給付の伸びを物価・賃金の上昇率より抑える仕組み)に類似する。
この背景にあるのは高齢化に伴う医療費の増加である。この医療費の財源の約5割は雇用者報酬(賃金)等に課せられる社会保険料によって確保されてきた。この雇用者報酬を大きく超えて医療費が伸びた結果、保険料が高まってきている。税金(公費)の負担も増えている。例えば、市町村国保などに対しては消費税収による公費の拡充が行われた。財務省は診療報酬を1%引き下げることで税・保険料あるいは自己負担といった国民負担が4500億円抑えられると試算する。換言すれば診療報酬1%増につき国民負担は4500億円増える計算だ。2025年度には団塊の世代が後期高齢者(75歳以上)に入り、医療を含む社会保障費の更なる増加が見込まれる。また、政府の「2040年度を見据えた社会保障の将来見通し」(2018年5月21日)によれば、(自己負担分を除いた)社会保障給付費が基本ケース(経済成長率年2%前後)において121.3兆円(2018年度)から190兆円(2040年度)になる。この間、医療給付費も39.2兆円から68.5兆円あまりに増加する。これらは税・社会保険料でもって賄われなければならない。社会保障の「支え手」の負担が今後、過重になる懸念がある。
こうした医療費の増加を政府は放置してきたわけではない。医療機関の病床数の適正化・機能分化等「地域医療構想」や生活習慣病対策や外来受診の地域差是正を含む「医療費適正化計画」など医療提供体制の見直しを図ってきた。計画の作成・実施など、その中核を担うのは都道府県である。都道府県は今年度から市町村とともに国民健康保険(市町村国保)の運営を担うことにもなっている。これは都道府県が「地域における医療提供体制に係る責任の主体と国民健康保険の給付責任の主体を都道府県が一体的に担うこと」で「地域医療の提供水準と標準的な保険料等の住民負担の在り方を総合的に検討することを可能とする体制を実現」(社会保障制度改革国民会議報告書(2013年8月6日)する狙いがある。合わせて、「保険料の適正化など国民健康保険自身の努力によって、国民健康保険が将来にわたって持続可能となるような仕組みについても」検討すべきとする。
とはいえ、市町村国保の現状は心もとない。従前、財政基盤が弱く、調整交付金といった国・都道府県からの補助金に加え、多くの市町村は一般会計から市町村国保会計に対して「法定外繰入金」を出してきた。加えて、今年度の収入不足に翌年度の収入を充てる「繰上充用」を使う自治体もある。いずれも市町村国保の赤字補てんにあたる。厚労省によれば、決算補てん等の目的の法定外繰入金は 約2,500億円、繰上充用は約960億円 (平成28年度速報値)あまりになる。市町村国保の都道府県化と合わせて、こうした赤字補てんは解消することになっているが、取り組み状況は自治体によってバラつきがみられる。後述する奈良県は法定外繰入金を率先して廃止する数少ない自治体の一つだ。
我が国の医療制度は元々、コスト意識が働き難い構造になっている。個人は掛かった医療費の3割(75歳以上は1割)を負担するに過ぎない。医療機関の多くは診療報酬を「出来高払い」で受け取っている。このため、個人にも医療機関にもコストを抑える誘因が乏しい。むしろ、収入を増やすよう敢えて診療・検査などの回数を増やしたり、(病床を埋めるよう)入院日数を伸ばしたりする「医師誘発需要」が働き易い。個人には①患者として医療サービスから受益する当事者の顔の他、②医療費を負担する保険者加入者・納税者の顔がある。仮に加入者・納税者としてコスト意識があれば、自治体・保険者に対して医療費の適正化を求める誘因があるだろう。しかし、医療費の「蛇口」(財源)は公費(国税・地方税)、社会保険料、自己負担など様々だ。前述の通り、診療報酬プラス1%で国民の負担が4500億円増えるとして、消費税等が増税されるのか、社会保険料が引き上げられるのか、あるいは自己負担が高まるのか定かではない。逆に医療費の伸びを「⾼齢化等」の範囲内とするよう「診療報酬改定1回あたり2%半ば以上のマイナス改定」(財務省)を行ったとして、どの負担が抑制されるかも分からない。このため診療報酬が下がれば医療サービスからの受益が減るというマイナス面ばかりが強調されかねない。予め決まった「一定のルール」がないからだ。冒頭に挙げた「実効給付率」の自動調整は医療費と自己負担を連動させる試みである。ただし、医療費の増加に合わせて自己負担を上げるだけなら、連動は「一方的」でしかない。自己負担を避けるために医療費、具体的には診療報酬を抑える「選択肢」があって然るべきだろう。
この点、奈良県の取り組みは興味深い。第1に2024年度に県内保険料の統一を目指しつつ、一般会計からの法定外繰入金を今年度には解消する方針を打ち出した。赤字補てんという蛇口がなければ、医療費と保険料の連動が「見える化」する。第2に統一保険料の水準は高齢化要因を考慮する範囲で国の見通しに比して「抑制的」に留めている。高度化等による高い医療費を当初からは許容(当然視)しない。第3に保険料を上げる代わりに県は独自に診療報酬を引き下げる選択肢(地域別診療報酬の活用)を明示した。これは「医療費適正化を推進するために必要があると認めるときは、・・・地域の実情を踏まえつつ、・・合理的であると認められる範囲内において、他の都道府県の区域内における診療報酬と異なる定めをすることができる」という「高齢者の医療の確保に関する法律第一四条」の規定による。診療報酬が医療サービスからの受益に応じているならば、医療費が県の見込みを超過するとき、住民は①診療報酬=受益を確保するよう統一保険料=負担を増やすか、②負担を抑えるよう受益を下げるかを(自動的ではなく主体的に)選択することになる。彼等のコスト意識を喚起するとともに医療費増を「自分事」として捉え易くなるだろう。無論、日本医師会は「地域別診療報酬による医療費抑制は絶対に容認できない」と断固反対の姿勢だ。
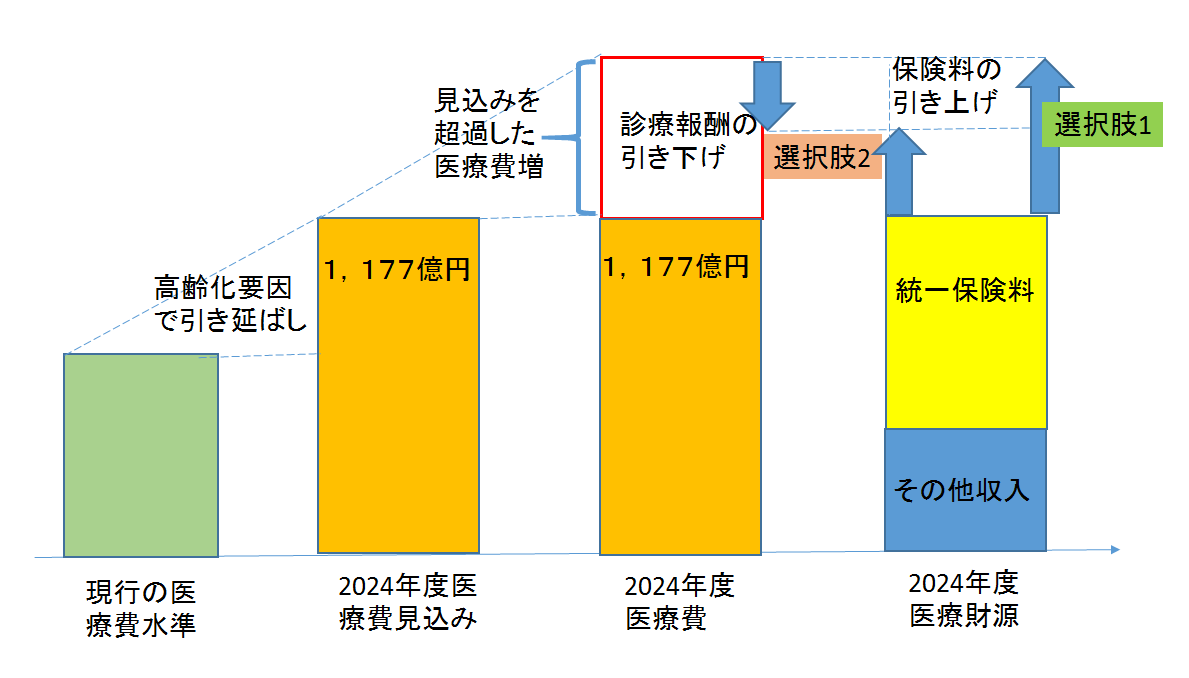
こうした奈良県の取り組みは医療を巡る政策決定の在り方も変えるかもれない。これまでは国や自治体は医療機関と住民(加入者)との間に立って、①診療報酬引き上げの要請に応えつつ、②住民の負担増にならないよう法定外繰入金を含めて「やり繰り」してきた。負担者=住民と医療機関=診療報酬の受益者が「正面から向かう」状況にはなかったのである。他方、保険料と診療報酬が連動し、これを上げ下げする選択肢があるとなれば、負担を増やしたくない住民と診療報酬を確保したい医療機関が対峙する格好になる。このとき医療機関は保険料負担増を被る住民に、その必要性(医療サービスが実際に住民とって負担に見合う受益になっているのかどうか)について「説明責任」を負うことになろう。両者で良い緊張関係が生まれ、真に必要な医療は何かを考える契機に繋がることも期待される。