- Review
【論考】医療DXに向けた医療法等の一部改正(下)
March 6, 2026
はじめに
2025年(令和7年)12月、第217回臨時国会で「医療法等の一部を改正する法律」(令和7年法律第87号)が成立・公布された。この改正法は、地域医療提供体制の再構築や医師偏在是正といった課題に加え、オンライン診療の推進や医療情報基盤の構築など医療DX関連の制度改革を盛り込む幅広い内容となっている。本稿では、前回に引き続き、今回の法改正に関して、医療DX以外の点から紹介する。
東京財団では、研究プロジェクト「AIデータ利活用社会の実現」[1]において、日本の人口減少がもたらす医療資源逼迫と地域格差・偏在に対処し、同時に持続可能性があり信頼されるグローバルなデータ流通(Data Free Flow with Trust:DFFT)とAI活用を支える三層ガバナンスモデル(地域・国家・国際)を検討している。前回は、医療DXとの関係で国家レベルのガバナンスモデルに関して紹介したが、今回は、地域医療構想との関係や実装に向けた課題等、地域レベルでのガバナンスモデルに関して述べる。
医療DX推進以外の改正項目
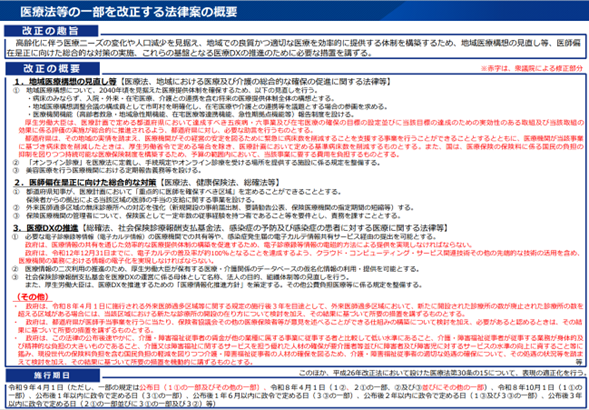
前回紹介したように、今般の法改正の柱は、(1)地域医療構想(地域医療提供体制)見直し、(2)医師偏在是正の総合対策、(3)医療DXの推進の3点である[2]。
今回は、(1)(2)を中心に紹介する。
(出典:令和7年2月26日第115回社会保障審議会医療部会資料1「医療法等の一部を改正する法律案の閣議決定について(報告)」)
改正に至る政策的背景と国会での議論経緯
医療DX関連での法改正の背景に関しては前回説明した通りである。今回は、別の角度から改正法の背景と経緯につき補足をする。
今回の医療法等改正の背景の一つには、2025年問題とも言われた地域医療構想の最終年度(旧構想目標年)を迎える状況と、逼迫する医療保険財政への対応があった。政府与党は「地域医療構想の次期フェーズとして2040年を見据えた医療提供体制改革」を掲げ、同時に「現役世代の保険料負担軽減のため国民医療費を年間4兆円削減する」目標を打ち出していた。このうち約1兆円を病床11万床削減で賄う方針が自由民主党・公明党と日本維新の会との協議で合意され、医療DX推進策(5年以内に電子カルテ100%普及等)と合わせて本改正法案に織り込まれることとなった。
国会審議においては、野党や有識者からはその数値目標の妥当性や患者への影響について慎重な検討を求める声も上がった。例えば「病床11万床削減」という大胆な目標設定について、地域差や将来の感染症・災害発生時のリスクを精査せず拙速に進めるべきではないとの批判が専門家から出され、国会質疑でも医療提供体制の混乱防止策が議論された。また医師偏在対策に関して、日本医師会など医療団体は当初「地域の実情を無視した一律の開業規制は問題」と懸念を示したが、最終的には地域医療確保と両立するよう修正を求める形で関与した。衆議院厚生労働委員会では法案に対し全会一致で修正を行い、開業規制の緩和要件を勤務経験1年以上に強化することや、医師少数地域への支援強化、データ利活用の規定整備などが盛り込まれた。前回紹介した通り、2025年11月27日の衆議院本会議で修正案可決、続いて12月5日に参議院本会議で可決成立した。
国会審議を通じて附帯決議も採択され、政府への注文が付けられている。衆参両院の附帯決議では、例えばオンライン診療について「患者の利便性向上の観点から時間・距離・対面診療比率などに過剰な規制を設けないこと」、医師手当事業について「財源である保険料の負担増とならぬよう抑制に努めること」、電子カルテ情報共有サービスについて「普及率が5割程度に達するまでの基盤整備期間中は国が必要な財政支援を行うこと」等が求められた。また、病床削減に関連しては「各地域の必要医療を確保しつつ進めること(医療の質の確保が前提)」との指摘があり、介護・障害福祉人材の処遇改善についても速やかな検討・措置を講ずるよう決議されている。これら附帯決議は今後の施策運用への重要な指針となる。厚生労働省の社会保障審議会・医療部会(第122回、2025年12月8日)でも法成立が報告され、附帯決議の趣旨を踏まえた制度施行への留意点が議論されている。
地域医療構想の見直しと医療提供体制改革
改正法では、各都道府県が策定する地域医療構想(地域単位の医療提供体制の将来ビジョン)の位置づけが大幅に拡充された。従来は病床機能の再編を中心としていたが、改正により病床だけでなく入院・外来・在宅医療まで含め、介護との連携も視野に入れた2040年頃の医療提供体制全体の構想へと発展させる。これにより、地域の医療ニーズ変化(高齢化や人口減少)に対応し得る包括的な医療体制のデザインが可能となる。
(出典:令和7年2月26日第115回社会保障審議会医療部会資料1「医療法等の一部を改正する法律案の閣議決定について(報告)」)
地域医療構想を具体化する場である「地域医療構想調整会議」について、構成員として市町村を明確化し、在宅医療や介護との連携等を議題とする際には市町村の参画を求めることとした。基礎自治体を議論に組み込むことで、地域の実情に即した調整が一層促進される狙いがある。
また、改正法は、各医療機関の機能や役割を明確化し地域での機能分化を進めるため、医療機関の機能報告制度を創設した。報告対象となる機能は、例えば「高齢者救急・地域急性期機能」「在宅医療等連携機能」「急性期拠点機能」等であり、医療機関自らが担う機能を定期的に報告する仕組みである。この情報に基づき、都道府県は地域全体の医療資源の配置を把握・評価し、PDCAサイクルによる構想推進が期待される。
医療提供体制の効率化策として、都道府県が主体となる病床数削減支援事業が新設された。地域の実情を踏まえ、経営安定のため緊急に病床削減が必要な医療機関に対し都道府県が支援を行い、その結果病床数を削減した場合には原則として医療計画上の基準病床数も削減される。さらに、国も予算の範囲内で当該事業費用を負担し、国民の保険料負担の抑制を図りつつ持続可能な医療保険制度を構築すると明記された。これにより、地域で過剰と見込まれる病床の削減を公的資金で誘導し、医療費適正化と病院経営健全化を同時に進める狙いである。ただし参議院の附帯決議では、「医療費削減ありき」で病床削減を進めるのではなく各地域の医療の質確保を前提とすべき、と求められている。感染症病床や結核病床など、有事に必要な病床は確実に確保するという方針も示されており、削減目標(全国で約11万床削減)の数値ありきの手法には慎重論も多い。
なお、医療法上は基準病床数に関する都道府県知事の権限見直しも改正点に含まれる。前述の支援事業に基づき病床削減が行われた場合に計画上の病床数を機動的に見直せるようにする措置であり、地域医療構想の実効性を高めるものである。
医師偏在是正に向けた開業規制と医師確保策
医師の地域偏在を是正するため、改正法では経済的インセンティブ(支援)と規制的措置の双方からなる包括的対策が講じられた。具体的な改正項目は、①重点医師確保区域の設定と医師手当支給事業の創設、②外来医師過多区域への開業規制の強化、③保険医療機関の管理者要件の新設、の大きく3点である。
重点的に医師を確保すべき区域(重点確保区域)の指定と医師手当事業:都道府県知事が医療計画において「重点的に医師を確保すべき区域」を新たに指定できるようになった。この区域では、当該地域で勤務する医師に対し手当(経済的な支援金)を支給する事業を実施できる。この財源として、健康保険組合など保険者からの拠出金を充てる仕組み(いわゆる「医師手当拠出金」制度)が設けられる。附帯決議では、この手当支給事業について支出金の使途を医師手当に限定し、保険者が実施状況を確認・検証できる仕組みを構築するよう求められている。保険料負担増につながる制度だけに、国会でも保険料負担の抑制や事業の透明性確保が重要な論点となった。
(出典:令和7年2月26日第115回社会保障審議会医療部会資料1「医療法等の一部を改正する法律案の閣議決定について(報告)」)
(出典:令和7年2月26日第115回社会保障審議会医療部会資料1「医療法等の一部を改正する法律案の閣議決定について(報告)」)
さらに、都市部など外来医師が過剰な地域を「外来医師過多区域」に指定し、そこで新規に診療所(無床診療所)を開設しようとする場合に事前届出を義務化する制度が導入された。開業希望者は6ヶ月以上前に提供予定の医療内容を都道府県に届け出る必要があり、知事は地域で不足する医療を担うよう要請できる。また、要請に応じない場合には勧告やその内容の公表、さらに当該診療所の保険医療機関としての指定期間を通常より短縮する措置も講じうる。これらの規定は2026年4月から施行され、施行後3年程度で効果検証を行い、新規開業数が依然多い区域についてはさらなる措置も検討するとされる。なお審議の過程で、外来過多区域で開業する医師には一定期間(当初案6ヶ月→修正で1年以上)の医師少数区域等での勤務経験を求める要件も加えられたと報じられており、都市部開業前にへき地医療などに従事させることで地域偏在の是正につなげる狙いがある。
改正法は、病院・診療所の管理者(院長等)となる医師に対し、新たに保険医として一定年数の従事経験を有すること等の要件を課すこととした。十分な臨床経験を積んだ医師のみが保険診療を提供する医療機関の管理者となることで、医療の質と適正な運営を担保する狙いである。管理者の責務規定も整備され、医療安全や法令遵守に関する責務が明文化された。この規定は比較的早期である2026年4月1日から施行され、新規開設の抑制策と相まって地域医療の質維持を図るものとなっている。
以上のように、経済的支援と開業規制を組み合わせた医師偏在対策が導入される運びとなったが、医療現場からは慎重な声もある。例えば神奈川県保険医協会からは「診療所潰しで地域医療が崩壊する」といった強い懸念表明もあり[3]、過度な外来抑制が地域のプライマリケア提供体制を損なう恐れも指摘されている。今後、要請に応じた診療機能の提供や医師派遣が円滑に行われるか、医師偏在是正策の実効性が注視される。
その他の主な改正項目
上記以外にも、本改正法には以下のような複数の制度改正が盛り込まれている。
医師偏在対策の財源措置に関連し、船員保険(船員を対象とする医療保険制度)についても所要の改正が行われた。具体的には、先述の医師手当拠出金制度に準じて船員保険事業の費用負担に関する規定を整備し、船員保険からも医師偏在是正のための拠出が可能となるよう調整された。
近年問題となっている無資格者や経験が浅いもの(いわゆる「直美」)による美容外科手術やトラブル多発を背景に、美容医療を提供する医療機関に対する定期報告義務が新設された。具体的には、美容外科等を標榜するクリニックは施術件数や事故防止策等について所管行政に報告することが求められるようになる。違反時の行政処分等も視野に入れた措置であり、適正な美容医療の提供と患者保護を図る狙いである(この規定は公布後2年以内を目途に施行予定)。
(出典:令和7年2月26日第115回社会保障審議会医療部会資料1「医療法等の一部を改正する法律案の閣議決定について(報告)」)
新型コロナウイルス感染症の教訓を踏まえ、感染症法上の計画と医療計画との整合性確保が図られた。都道府県が感染症の予防計画を策定・変更する際、地域医療構想との整合を図ることが義務付けられた。これは平時から感染症病床や感染症対応人材を地域医療計画に組み込み、有事に医療提供体制が逼迫しないようにする狙いである。また、感染症発生届を電子カルテ情報共有サービス経由で提出可能とする等、感染症情報の電子的共有を推進する規定も設けられた(医療DX関連施策の一環)。加えて、医療法上も感染症病床・結核病床について一般病床とは別枠で必要量を算定できるよう計画規定が修正されており、これにより有事に必要な感染症対応病床を計画上確保しやすくしている。
また、医療法の罰則・監督規定も所要の見直しが行われた。例えば、先述の無床診療所の事前届出や美容医療機関の報告義務に関し、正当な理由なく届出・報告を怠った場合の措置が整備される。また外来医師過多区域で要請に従わない開業医療機関への勧告および公表や、保険医療機関指定の期間短縮など、新たな行政的措置が導入された。これらは強制的な罰則というより、医療提供体制の適正化を促すための間接的なペナルティーであり、地域医療への影響を見極めつつ運用されることになる。
法律の施行時期と段階的な導入スケジュール
改正医療法等の施行時期は項目ごとに段階的に設定されている。原則的な施行日は2027年4月1日と定められたが、一部の重要項目については前倒しで早期施行が図られる。
主な施行スケジュールは次のとおりである。
- 公布日施行(2025年12月12日):公布日に即施行された規定も一部存在する。例えば医療法第30条の15の表現適正化等、ごく技術的な改正部分が含まれる。また附則により公布後速やかに講ずべき措置として介護・障害福祉人材の処遇改善検討が明記された。
- 2026年4月1日施行:オンライン診療の定義規定、外来医師過多区域における新規開設届出制度と関連措置(要請・勧告・公表、保険医指定期間短縮等)、および保険医療機関の管理者要件など、緊要な制度がこの日に施行される。医師偏在対策の中核となる規制・要件がこの時点で動き出し、新年度から地域医療に影響を与える。
- 2026年10月1日施行:地域医療構想の見直しに関する一部規定がこの日に施行予定である。具体的には医療機関機能報告制度の開始や、新たな地域医療構想(2040年目標)策定に向けた準備的措置とみられる。2027年4月の次期医療計画スタートに先立ち、半年前から必要な情報収集・調整が始まる形である。
- 2027年4月1日施行(本則施行日):上記を除く大部分の規定が施行される。新しい地域医療構想と第8次医療計画が開始され、都道府県は新体制で地域医療提供に取り組むことになる。この時点で医師確保の重点区域指定や医師手当支給事業も本格実施が可能となり、医療DX推進の各施策も基本的に動き始める。
- 2027年10月1日施行:一部の規定について令和9年10月1日(2027年)施行と定められている。例えば診療報酬支払基金の組織改組(名称変更等)や関連する施策の一部が、この時期に発効する見込みである。施行を半年遅らせることで、関係組織の準備期間を確保する狙いがある。
- 2028年4月1日施行:同様に令和10年4月1日(2028年)施行とされた規定も存在する。医療DX関連で準備に時間を要するもの(例えば医療情報基盤の運営体制整備等)が該当すると考えられる。
- 施行日未定(政令で定める日):公布後一定期間内に政令で定める日に施行される事項も多い。例えば美容医療機関の報告義務は「公布後2年以内」に施行とされ、遅くとも2027年末までに施行される見通しである。また医療DX関係では、電子カルテ情報の医療機関間共有等に関する規定が公布後1年以内、診療報酬支払基金の改組に関する事項が公布後1年6ヶ月以内、医療データの二次利用に関する規定が公布後3年以内、といったように段階施行が設定されている。最大で公布後4年以内(2029年まで)に施行すると定められた条項もあり、制度整備の進捗状況に応じ順次施行されることとなる。
以上のように本改正は施行期日が細かく分かれており、関係者は施行スケジュールを正確に把握して対応準備を進める必要がある。
医療機関や行政当局にとって、段階的な施行に合わせた周知・体制整備が課題となるであろう。
改正の社会的インパクトと今後の課題
今回の医療法等改正は(医療DXに関する内容を含めて)、2040年を見据えた医療提供体制の再構築という大きな方向性を示した点で画期的である。地域医療構想の視野が病床から地域包括ケア全体に広がったことで、医療と介護の垣根を越えた統合的アプローチが促進される。一方で、実際に病床削減や機能分化を進める現場では調整すべき課題も多い。病院ベッドの削減支援については、「本当に余剰な病床なのか慎重な見極めが必要」との指摘もあり、安易なベッド削減が地域の入院受入れ能力低下につながらないよう注視する必要がある。特に高齢者人口がピークを迎える2040年前後には医療需要が再度変動しうるため、削減後に必要な病床を再拡大できる柔軟性も求められる。
医師偏在是正策については、経済的誘導と規制強化によって医師の地域分布改善を図る初の包括的制度となった。しかし、開業規制の効果がどこまで実証されるかは未知数である。2026年以降、都市部での新規開業医師が減少し地方へ人材が流れることが期待されるが、その一方で医師の働き方やキャリア選択に影響を与える可能性も指摘される。若手医師に地方勤務経験を義務付けることは一定の効果がある反面、開業の自由やキャリア形成の阻害につながるとの懸念もある。また都市部で開業が抑制されると、将来的に地域住民の医療アクセスに支障が出ないか注意深く検証する必要がある。政府は施行後3年で制度の効果検証を行い必要な見直しを行うとしており、そのPDCAを確実に実行することが求められよう。
財政面では、医療費適正化と称する病床削減や外来抑制策に対し、「保険料削減のために必要な医療まで削るのか」という根本的な問いかけもある。実際、病床削減には病院への補償金など約4,800億円の公費が2年間で必要との試算もあり、多額の先行投資なくして1兆円の医療費削減効果(維新試算)は得られない。この投資対効果について国民的な合意が十分醸成されたとは言い難く、今後の財政当局と医療当局の議論に委ねられている。医師手当拠出金制度も、保険者側からは「新たな保険料負担増」と受け止められており、附帯決議が求めるように厳格な費用対効果検証と透明性の確保が不可欠である。
さらに、前回見たように、本改正には医療DXに関する基盤整備も含まれていた(電子カルテ全国普及等)が、DX推進には医療現場のITリテラシー向上や予算措置などハード・ソフト両面の課題が山積している。DX関連はここでは詳述しないが、2020年代後半の段階的施行により現場が混乱なく適応できるよう、国は支援策を講じるとともに進捗状況を注視する必要がある。
最後に、制度の実装に際して重要なのは現場の声を反映した運用である。地域医療構想の推進や医師の地域偏在是正は、数字上の目標だけでなく地域住民にとっての医療の安心につながって初めて成功と言える。今回の改正には与野党の修正合意や附帯決議で盛り込まれた留意事項が多く存在する。例えば「オンライン診療規制は過度に厳格化しない」「病床削減は地域医療の質維持を前提に」「医師手当事業は保険料負担に配慮」等の点は、制度運用上必ず守るべき原則である。厚生労働省にはこれら国会付言を踏まえた細則づくりと周知徹底が求められる。
本改正法は、超高齢社会における医療提供体制の持続可能性確保という喫緊の課題に対応する政策パッケージである。その意義は大きいものの、実現には慎重な運用と不断の見直しが必要だ。医療関係者は段階的施行のタイムラインを念頭に、計画的な対応準備を進めることが望まれる。政府・自治体もまた現場との対話を重ねつつ、地域医療構想の再構築や医師確保策を着実に実行していくことが期待されている。
おわりに
2025年成立の医療法等改正は、地域医療の課題解決と医療DXの推進を一体的に進める歴史的な政策転換である。電子カルテ情報共有基盤の構築、オンライン診療の本格導入、支払基金のDX機構への改組、マイナ保険証の全国展開といった一連の施策は、日本の医療提供体制を質的に変革するポテンシャルを秘めている。これらの改革によって、患者は重複検査や投薬の削減、待ち時間短縮など恩恵を受け、医療従事者は情報共有の円滑化による業務効率化やチーム医療の強化が期待できる。
しかしながら、制度は成立しただけでは十分ではない。現場への実装段階で生じる課題に機動的に対処し、改革の実効性を担保することが不可欠である。
医師偏在是正も含めた地域医療の課題解決に向けては、診療報酬改定の動向もまた重要となる[4]。さらに、地域医療構想に関しても、課題は多く残されている[5]。
医療DXの推進に関しても、人材育成・確保策を含めまだまだ課題がある。
医療DXは手段であって目的そのものではない。DXの推進を通じて実現すべきは、患者一人ひとりに寄り添った質の高い医療を持続可能な形で提供できる社会である。政策立案者・実行者は、現場の声に耳を傾けつつ制度を微調整し、技術革新の恩恵を国民生活の向上につなげていく使命を負っている。今回の法改正を契機に、官民の関係者が協調して課題を克服し、日本の医療DXが着実に前進することが期待される。そしてその先に、地域格差なく誰もが安心して医療を受けられるデジタル時代のヘルスケアシステムが構築されることを本稿の結びとしたい。
【参考文献・出典】
[1] AIデータ利活用社会の実現 | 研究プロジェクト | 東京財団
[2] 厚生労働省 医政局「医療法等の一部を改正する法律の成立について(報告)」(第122回社会保障審議会医療部会 資料4、令和7年12月8日)
[3] 2025/12/16 政策部長談話「診療所潰しで地域医療は崩壊する 外来医療費適正化に反対し、診療報酬の大幅引上げを改めて求める」 | 神奈川県保険医協会とは | いい医療.com
[4] 中央社会保険医療協議会(中央社会保険医療協議会総会) |厚生労働省
[5] 【開催報告】新たな地域医療構想はどうあるべきか<後編> 医療政策サロン | 研究プログラム | 東京財団
【関連リンク】
過去の東京財団Review
黒川 清 先生に聞く「AI時代に問われる“知”と“個”の確立」 ~繰り返し問うことから本質に迫る~
「得手に帆を挙げよ:尾身 茂氏のキャリア変遷の内にあった決断と想い」
『日経メディカル Online』記事
・黒川清氏に聞く医師のキャリア─「なぜ」を問い続け、世界へ飛び出せ
・尾身茂氏に聞く半生 Vol.1「社会との関わりを求めた青年時代、法学部から医師を目指すまで」
・尾身茂氏に聞く半生 Vol.2 「これぞ私の得手だった」寝食を忘れて取り組んだWHOでのポリオ根絶
・尾身茂氏に聞く半生 Vol.3 COVID-19対策分科会会長としての決断とメディア露出の日々、気持ちを支えたもの
【本研究プロジェクト】
AIデータ利活用社会の実現 | 研究プロジェクト | 東京財団
【過去の研究プログラムについて】
地域に根ざした医療DXの実装に向けた人材開発に関する政策研究